Болевой шок после ожога
Ожоговая болезнь
Ожоговая болезнь — комплексное нарушение деятельности органов и систем, развивающееся вследствие обширных ожогов. Причиной возникновения ожоговой болезни является выпадение всех видов функций кожного покрова, потеря плазмы, распад эритроцитов, а также нарушения обмена веществ. Вероятность развития, выраженность и прогноз при данной патологии определяются возрастом пациента, общим состоянием его организма и некоторыми другими факторами, однако ведущую роль играет площадь поражения. Лечение включает в себя антибиотикотерапию, инфузионную и дезинтоксикационную терапию, коррекцию работы всех органов и систем.
Общие сведения
Ожоговая болезнь — нарушения функции органов и систем, возникшие вследствие обширного и/или глубокого ожогового поражения. С учетом клинических наблюдений в травматологии принято считать, что ожоговая болезнь развивается при глубоком поражении (IV и IIIБ степени) площадью 8-10% тела и при поверхностном ожоге (I — IIIА степени) площадью 15-20%. По другим данным причиной возникновения ожоговой болезни у взрослых являются глубокие ожоги свыше 15% тела, у пожилых людей и детей — свыше 10% тела; при поверхностных ожогах ожоговая болезнь возникает в случае поражения 20 и более процентов тела. Лечением ожоговой болезни занимаются травматологи, реаниматологи и комбустиологи (специалисты по лечению ожогов).
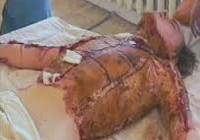
Ожоговая болезнь
Патогенез
Внезапное образование обширного очага некроза и формирование значительного массива тканей, находящихся в фазе паранекроза, становится причиной выброса в кровь большого количества токсинов и элементов распадающихся клеток. В крови резко увеличивается уровень простагландинов, серотонина, гистамина, натрия, калия и протеолитических ферментов. Это приводит к повышению проницаемости капилляров. Плазма выходит из сосудистого русла, скапливается в тканях, в результате значительно уменьшается ОЦК. В ответ на это организм выбрасывает в кровь гормоны, вызывающие сужение сосудов — норадреналин, адреналин и катехоламины.
Запускается механизм централизации кровообращения. Периферические отделы тела, а затем и внутренние органы начинают страдать от недостатка кровоснабжения, что приводит к развитию гиповолемического шока. Наряду с этим наблюдается сгущение крови и расстройства водно-солевого обмена. Все перечисленное приводит к нарушениям функционирования различных органов. Развивается олигоанурия. В последующем патологические изменения усугубляются из-за истощения иммунной и эндокринной системы, а также токсического влияния продуктов распада тканей на внутренние органы. В сердце и печени возникают дегенеративные изменения, в желудочно-кишечном тракте образуются язвы, возможен парез кишечника, эмболии и тромбозы брыжеечных сосудов, в легких выявляются пневмонии.
Ожоговый шок
Может наблюдаться в течение первых 3 суток. В первые часы пациент возбужден, суетлив, склонен к недооценке своего состояния. В последующем на смену возбуждению приходит вялость и заторможенность. Возможны спутанность сознания, тошнота, икота, жажда, неукротимая рвота и парез кишечника. Отмечается прогрессирование гемодинамических нарушений и развитие гиповолемии. Больной бледен, пульс учащен, давление снижено, иногда — в норме, однако, нормальное давление в ряде случаев является прогностически неблагоприятным признаком.
На начальном этапе ожоговой болезни развивается олигурия, в тяжелых случаях — анурия. Моча коричневая, темно-вишневая или черная. Характерным признаком данного периода являются расстройства терморегуляции, при этом возможны как повышение, так и понижение температуры, сопровождаемые мышечной дрожью и ознобами. В анализах крови обнаруживается лейкоцитоз, гиперкалиемия и гипопротеинемия, повышение гематокрита и гемоглобина вследствие сгущения крови. В общем анализе мочи выявляется белок, относительная плотность мочи повышена.
Выделяют три степени ожогового шока. 1 степень или легкий ожоговый шок возникает при глубоком ожоговом поражении до 20%. АД в норме, электролитные нарушения незначительны, количество мочи не снижено, отмечаются колебания почасового диуреза с тенденцией к кратковременному снижению. 2 степень или тяжелый ожоговый шок развивается при глубоком ожоговом поражении 20-40%. Характерно возбуждение в первые часы, лабильность артериального давления, тошнота, рвота, снижение суточного диуреза до 600 мл, явления метаболического ацидоза и азотемии. 3 степень или крайне тяжелый ожоговый шок возникает при глубоком поражении 40 и более процентов тела. Наблюдается заторможенность, спутанность сознания, снижение АД, выраженная олигурия или анурия.
Острая ожоговая токсемия
Начинается на 3 сутки, продолжается от 3 до 15 суток. Обусловлена возвращением жидкости в сосудистое русло, а также всасыванием токсинов, поступающих из некротизированных тканей. Сопровождается нагноением ожогов и нарастающей интоксикацией. Характерны нервно-психические нарушения: бессонница, галлюцинации, двигательное возбуждение и элементы бреда. У многих пациентов возникают судороги. Возможно развитие токсического миокардита, сопровождающегося снижением АД, нарушениями ритма, расширением границ сердца, глухостью сердечных тонов и тахикардией.
Со стороны пищеварительной системы наблюдается метеоризм и боли в животе. У некоторых больных развивается токсический гепатит или динамическая кишечная непроходимость, вероятно возникновение острых язв желудка и кишечника. Нарушения со стороны дыхательной системы выражаются в пневмониях, экссудативных плевритах и ателектазах. Возможен отек легких. В анализах крови пациентов выявляется нарастающая анемия и лейкоцитоз со сдвигом влево. В анализах мочи определяется протеинурия, микро- и макрогематурия. Плотность мочи уменьшена.
Септикотоксемия и реконвалесценция
Продолжается 3-5 недель. Причиной развития являются инфекционные осложнения, которые возникают после отторжения струпа и обычно вызываются стафилококком, кишечной палочкой или синегнойной палочкой. Характерна продолжительная интермиттирующая лихорадка. На ожоговых поверхностях — большое количество гноя и атрофичные вялые грануляции. Пациенты истощены, выявляется мышечная атрофия, нередко возникают контрактуры суставов. На этой стадии ожоговой болезни часто развиваются септические осложнения, заканчивающиеся летальным исходом. Со стороны почек наблюдается полиурия. По анализам мочи и крови — гипербилирубинемия, гипопротеинемия, стойкая протеинурия.
В случае благополучного заживления ожоговых ран наступает следующая стадия ожоговой болезни — восстановление функций всех органов и систем. Продолжительность — 3-4 месяца. Отмечается улучшение общего состояния, нормализация температуры, увеличение массы тела и восстановление белкового обмена. Возможна тугоподвижность суставов, иногда наблюдаются поздние осложнения со стороны пищеварительной системы, легких и сердца: нарушение функций печени, токсический отек легких, пневмония, токсический миокардит.
Диагностика
Диагноз выставляется на основании глубины и площади ожогов, общего состояния пациента, гемодинамических показателей, лабораторных данных, а также оценки функции различных органов и систем. Больным назначают анализ мочи, общий и биохимический анализ крови, при необходимости проводят консультации различных специалистов: кардиолога, пульмонолога, гастроэнтеролога и т. д. При подозрении на патологические изменения со стороны легких выполняют рентгенографию грудной клетки, при подозрении на миокардит — ЭКГ, ЭхоКГ и МРТ сердца, при подозрении на нарушение функции органов пищеварительного тракта — контрастную рентгенографию, гастроскопию, и анализ кала на скрытую кровь.
Лечение
Тактика лечения ожоговой болезни определяется периодом данного патологического состояния и выявленными изменениями со стороны различных органов. На этапе первой помощи пациенту дают обильное питье, осуществляют обезболивание, внутривенно вводят кровезаменители и электролитные растворы. При возможности проводят оксигенотерапию или дают наркоз закисью азота. Транспортировка в специализированное мед. учреждение возможна после стабилизации состояния пациента.
При поступлении в стационар больному продолжают давать обильное питье. С целью обезболивания выполняют новокаиновые блокады, назначают ненаркотические и наркотические анальгетики. Дефицит ОЦК восполняют, производя массивные инфузии плазмы, плазмозамещающих жидкостей, кристаллических и коллоидных растворов. При необходимости проводят переливания цельной крови. Используют сердечные гликозиды, глюкокортикоиды, антикоагулянты, аскорбиновую кислоту и кокарбоксилазу. Проводят кислородотерапию. На раны накладывают повязки с антисептиками.
На стадии ожоговой токсемии и септикотоксемии продолжают дезинтоксикационную терапию, назначают антибиотики, витамины, анаболические стероиды, белковые препараты и стимуляторы регенерации. В периоде реконвалесценции осуществляют лечебные мероприятия по восстановлению работы всех органов и систем. По окончании этого периода выполняют реконструктивные операции для устранения контрактур, трофических язв и обезображивающих стягивающих рубцов. Прогноз в первую очередь зависит от глубины и площади ожогового поражения. В отдаленном периоде часто наблюдаются ограничения трудоспособности.
Источник
Научная электронная библиотека
Монографии, изданные в издательстве Российской Академии Естествознания
2.4.1. Клиника ожогового шока
В случаях, когда ожоговая рана занимает более 25-30 % площади тела при поверхностных ожогах и более 10 % при глубоких ожогах речь идет о возникновении новой нозологической формы патологии, так называемой ожоговой болезни.
В динамике ожоговой болезни различают несколько периодов:
1-й период — развитие ожогового шока, длится в течение первых 2-3-х суток с момента воздействия термического фактора.
2-й период — острой токсемии, развивающейся с 4-х суток ожоговой болезни до начала отторжения струпа (на 10-15-е сутки заболевания).
3-й период — септикотоксемии, берущей начало от момента отторжения струпа до полного очищения раны и развития грануляционной ткани.
4-й период — реконвалесценции, характеризующейся заживлением ожоговой раны, восстановлением соматического статуса организма, септикотоксемии и реконвалесценции.
Ожоговый шок является наиболее тяжелым проявлением ожоговой болезни, представляет собой типовой патологический процесс, развивающийся при обширных термических повреждениях кожи и глубоко лежащих тканей, характеризуется прогрессирующей недостаточностью системной гемодинамики, расстройствами регионарного кровотока и микроциркуляции, развитием ДВС-синдрома, фазными нарушениями деятельности жизненно важных структур ЦНС, гормональным дисбалансом и метаболическими расстройствами [2, 14, 17, 18].
В соответствии с принятой классификацией ожоговый шок подразделяется на три степени тяжести, которым соответствует определенная клиническая картина [2, 14, 18].
Первая степень ожогового шока наблюдается у лиц молодого и среднего возраста с неотягощенным анамнезом, при ожогах 15-20 % поверхности тела. Если поражение преимущественно поверхностное, то больные испытывают сильную боль и жжение в местах ожога. Поэтому в первые минуты, а иногда и часы, пострадавшие могут быть возбуждены. Частота пульса до 90 ударов в минуту. Артериальное давление незначительно повышено или нормальное. Дыхание не изменено. Почасовой диурез не снижен. Если инфузионная терапия не производится или начало ее запаздывает на 6-8 часов, может наблюдаться олигурия и развиться умеренно выраженная гемоконцентрация.
Вторая степень ожогового шока (тяжелый) развивается при ожогах 21-60 % поверхности тела и характеризутся быстрым нарастанием заторможенности, адинамии при сохраненном сознании. Выражена тахикардия (до 110 ударов в минуту). Артериальное давление остается стабильным только при инфузионной терапии и применении кардиотоников. Больные испытывают жажду. У них отмечаются диспептические явления. Часто наблюдается парез кишечника и острое расширение желудка. Уменьшается мочеотделение. Диурез обеспечивается только применением медикаментозных средств. Выражена гемоконцентрация, о чем свидетельствет нарастание показателей гематокрита. Отмечается умеренный метаболический ацидоз с респираторной компенсацией. Пострадавшие мерзнут, температура тела ниже нормы. Продолжительность шока составляет в среднем 36-48 часов.
Третья степень шока (крайне тяжелый ожоговый шок) развивается при термическом поражении свыше 60 % поверхности тела. Состояние больных крайне тяжелое. Через 1-3 часа после травмы сознание становится спутанным, наступает заторможенность и сопор. Пульс нитевидный, артериальное давление в первые часы после травмы снижается до 80 мм рт. ст. и ниже (на фоне введения кардиотонических, гормональных и других медикаментозных средств). Дыхание поверхностное. Часто наблюдается рвота, которая может быть неоднократной, цвета «кофейной гущи». Развивается парез желудочно-кишечного тракта. Моча в первых порциях с признаками микро- и макрогематурии, затем темнокоричневого цвета с осадком. Быстро наступает анурия. Гемоконцентрация выявляется через 2-3 часа. Нарастает гиперкалиемия и некомпенсируемый смешанный ацидоз. Может наблюдаться гипотермия.
В динамике ожогового шока также, как и травматического шока другого происхождения, различают эректильную, торпидную и терминальную фазы.
Первые минуты, реже — часы после ожога характеризуются возбуждением, двигательным беспокойством. Пострадавшие жалуются на боли в обожженных участках, стонут, мечутся. Эти явления часто сопровождаются ознобом, мышечной дрожью. Сознание обычно сохранено. Возбуждение скоро сменяется вялостью. Температура тела, как правило, нормальная, при тяжелых ожогах она снижается до 35 °С. Усиление афферентации с болевых рецепторов, с протриорецепторов мышц и сухожилий из зоны травмы является ведущим патогенетическим фактором возбуждающим ретикулярную формацию ствола мозга, гипоталамус, что сопровождается выбросом катехоламинов, АКТГ, глюкокортикоидов, обеспечивающих формирование расстройств системной гемодинамики, регионарного кровотока, тяжелых метаболических сдвигов.
Нарушения гемодинамики проявляются тахикардией. Пульс обычно ритмичный, удовлетворительного или слабого наполнения. Примерно у половины пострадавших систолическое артериальное давление остается нормальным, у некоторых оно кратковременно снижается, быстро нормализуясь после соответствующей терапии. Лишь у небольшой части обожженных отмечается стойкое снижение систолического артериального давления. Нередко возможно поражение миокарда. Выявляют расширение границ сердца, глухость тонов. На ЭКГ обнаруживают синусовую тахикардию, почти у 50 % пострадавших уже в первые часы после травмы отмечают снижение вольтажа зубцов, депрессию сегмента ST, уплощение зубца Т, что свидетельствует о тяжелой гипоксии миокарда и диффузных мышечных изменениях.
Дефицит ОЦК в течение первых суток после травмы составляет в среднем около 30 %, уменьшаясь в результате проводимой терапии на 2-3 сутки. Косвенным подтверждением гиповолемии у обожженных в шоке является снижение центрального венозного давления, величина которого прямо пропорциональна ОЦК и находится в обратной зависимости от функциональной способности миокарда и емкости сосудистого русла. У большинства пострадавших центральное венозное давление снижено, реже удерживается у нижней границы нормы. Лишь при крайне тяжелых поражениях оно может быть повышенным, что свидетельствует о слабости сердечной мышцы.
Нарушения периферического кровообращения проявляются бледностью кожных покровов, их холодностью, акроцианозом. Одним из критериев нарушений микроциркуляции является увеличение разницы между температурой в прямой кишке и на коже тыла стопы (в норме она равна в среднем 5,7 ± 0,4 °С), которая на фоне шока достигала в среднем 12,34 ± 0,42 °С. Исследования Г.И. Назаренко показали, что ректально-кожный градиент температуры пропорционален тяжести травмы [18].
Кроме того, прямым доказательством ухудшения периферического кровообращения являются спазм артериол, их сегментация, резкое уменьшение количества функционирующих капилляров, внутрисосудистая агрегация эритроцитов, обнаруживаемые при микроскопическом исследовании сосудов конъюктивы глазного яблока. Эти нарушения раньше и точнее характеризуют тяжесть шока, чем показатели центральной гемодинамики (Б.С. Вихриев, 1981).
Нарушениям микроциркуляции в периоде ожогового шока способствуют изменения периферической крови — гемоконцентрация и увеличение вязкости крови. Анемия маскируется гемоконцентрацией. У пострадавших с глубокими ожогами превышающими 25-30 % поверхности тела происходит массивный гемолиз эритроцитов и гемоглобинемия достигает 0,7-0,8 г/л и более. Повышается количество лейкоцитов в периферической крови, которое к концу первых суток может увеличиваться до 40 000 в 1 мкл. В этот период ожоговой болезни характерно развитие лимфо- и эозинопении.
Нарушение внешнего дыхания зависит от глубины и обширности ожога и проявляется нарушением функции внешнего дыхания (уменьшением дыхательного объема, жизненной емкости легких, развитием одышки), что обусловливает снижение насыщения крови кислородом и оксигенации тканей, накопление недоокисленных продуктов обмена, развитие респираторного и метаболического ацидоза, а в тяжелых случаях акроцианоза [2, 14, 18].
Одним из ведущих признаков ожогового шока является нарушение функции почек, характеризующееся развитием олигуриии или анурии, повышением относительной плотности мочи, азотемией, протеинурией, появлением свободного гемоглобина в моче.
При ожоговом шоке пострадавшие испытывают чувство жажды. Нередко отмечается тошнота, рвота, являющиеся следствием интоксикации продуктами белкового распада и нарушений водно-электролитного баланса. В тяжелых случаях рвотные массы имеют характер «кофейной гущи», что является следствием множественным кровоизлиянием в слизистую оболочку желудка или диапедезного кровотечения. Иногда наступает тяжелый парез желудочно-кишечного тракта [2, 14, 18].
Гипо- и диспротеинемия являются не только следствием потери белка с плазмой крови, но также результатом нарушения анаболических процессов и угнетения протеосинтетической функции печени. Выявляемая у 60-70 % обожженных в периоде шока гипергликемия обусловлена влиянием глюкокортикоидов и понижением функции инсулярного аппарата, повышенным распадом гликогена в печени, а также снижением способности ее клеток утилизировать глюкозу. О выраженной дисфункции печени свидетельствуют наблюдаемые у некоторых обожженных гипербилирубинемия, рост трансаминазной активности, повышение содержания лактатдегидрогеназы и изоферментов, изменение уровня фибриногена.
Источник