Дифференциальная диагностика ожога пищевода
Химический ожог пищевода — Диагностика
Диагностика химических ожогов пищевода затруднений не вызывает (анамнез, остатки едкой жидкости в соответствующей таре, характерный «букко-фаринго-эзофагальный» синдром и другие клинические признаки общего характера. Значительно труднее установить степень ожога, его распространенность и глубину, и еще труднее предвидеть осложнения и последствия, которые могут возникнуть в результате этой травмы.
После оказания первой неотложной помощи больному и выведения его из шокового состояния, что обычно достигается на 2-е сутки после инцидента, больному проводят рентгеноскопию с контрастированием водорастворимым препаратом. В острой стадии этим методом можно обнаружить участки рефлекторного спазма пищевода, при глубоких ожогах — дефекты слизистой оболочки. В хронической стадии при развивающемся рубцовом процессе четко определяется область стриктуры и над ней — начинающаяся дилатация пищевода и, возможно, еще одна область рубцевания его стенки.
Эзофагоскопию производят лишь после острой стадии, между 10-м и 14-м днем заболевания, когда участки поражения достигли максимального развития и начался процесс репарации: локализованный отек, грануляционная ткань, покрывающая язвы, и диффузный отек практически исчез. Производство эзофагоскопии в более ранние сроки грозит перфорацией пищевода, особенно на его входе. В хронической стадии, которую условно можно назвать стадией выздоровления, при ЭзСк в области образующейся стриктуры определяется воронкообразное сужение с ригидными неподвижными стенками белесоватого цвета. При старых стриктурах над ними определяется расширение пищевода.
Дифференциальная диагностика при отсутствии четких анамнестических данных и сведений об обстоятельствах «заболевания» (например, остатков едкой жидкости, тары из-под нее, свидетельских показаний и др.) встречает определенные затруднения и проводится с достаточно большим числом заболеваний, в том числе с банальными первичными и вторичными эзофагитами и специфическими болезнями пищевода. Отличие банальных эзофагитов состоит в том, что длительность острого периода при них значительно меньше, чем при химических ожогах пищевода, в полости рта и глотке отсутствуют признаки химического ожога, а симптоматика определяется клинико-анатомической формой эзофагита — катаральной, язвенной или флегмонозной. Специфические эзофагиты возникают как осложнение на фоне общего инфекционного заболевания, диагноз которого в большинстве случаев уже известен (дифтерия, сыпной тиф, скарлатина, вторичный сифилис). Кроме вышеназванных заболеваний, химические ожоги пищевода в острой стадии следует дифференцировать от аллергического эзофагита, а также от спонтанных разрывов пищевода у алкоголиков. Оба заболевания возникают внезапно, причем для аллергического эзофагита характерны сопутствующие аллергические явления на слизистой оболочке глотки и полости рта, зуд, жжение, стекловидный отек входа в гортань, а для спонтанных разрывов пищевода — внезапная сильная «кинжальная» боль в надчревной области с напряжением мышц брюшной стенки, быстрым развитием периэзофагита, медиастинита и плеврита.
В хронической стадии химических ожогов пищевода дифференциальную диагностику проводят с доброкачественными и злокачественными опухолями пищевода. При этом следует иметь в виду, что практически все доброкачественные опухоли пищевода (кисты, фибромы, папилломы, рабдомиомы, липомы, миксомы, гемангиомы) встречаются редко и дисфагический синдром развивается очень медленно, в течение многих месяцев и лет. Общее состояние ухудшается постепенно и через годы от начала заболевания и не достигает такой выраженности, как при хронической стадии химических ожогов пищевода, проявляющейся его рубцовым стенозом. Диагноз доброкачественных заболеваний устанавливают при помощи эзофагоскопии и биопсии.
Злокачественные опухоли пищевода встречаются чаще доброкачественных и характеризуются более значительным и быстро наступающим дисфагическим синдромом на фоне общего ухудшения состояния организма (похудание, анемия, геморрагии и др.). Диагностика злокачественных опухолей пищевода затруднений не вызывает, поскольку и рентгенологически, и видеоэндоскопически, и биопсически устанавливают типичные (патогномоничные) признаки этих заболеваний.
При дифференциальной диагностике химических ожогов пищевода в поздних стадиях следует иметь в виду такие заболевания, как функциональные спазмы, расширения и параличи пищевода, гуммозные или туберкулезные поражения его стенки, паразитарные и грибковые заболевания, склеродермия, дивертикулы и первичная язвенная болезнь пищевода, диафрагмальная грыжа, сдавление пищевода локализованными вне его объемными патологическими процессами (лимфоаденит средостения, аневризма аорты, метастатические опухоли и т. п.), а также синдром Пламмера — Винсона.
Прогноз при химических ожогах пищевода всегда сомнителен из-за непрочности стенки пищевода, возможности многочисленных осложнений и образования рубцовой стриктуры. В прошлом летальность при химических ожогах пищевода достигала 40% и более. В настоящее время применение антибиотикотерапии и других методов раннего лечения позволило снизить летальность при химических ожогах пищевода до 2,5-3%. Из этого числа около 70% смертей приходится на торакоабдоминальные осложнения и 30% — на общерезорбтивные и токсические поражения почек и печени.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Источник
ентгенограмма, КТ при химическом ожоге пищевода (эзофагите от химического воздействия)
Рентгенограмма, КТ при химическом ожоге пищевода (эзофагите от химического воздействия)
а) Терминология:
1. Синоним:
• Коррозивный эзофагит
2. Определение:
• Поражение пищевода вследствие приема внутрь сильных кислот/щелочей
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Протяженная стриктура пищевода; возможно также диффузное изъязвление слизистой оболочки
2. Рентгенологические данные:
• Рентгенография грудной клетки в переднезадней прямой и в боковой проекциях (в острой фазе):
о Расширенный и заполненный газом пищевод
о Могут определяться признаки аспирационного пневмонита
о Перфорация пищевода:
— Пневмомедиастинум, плевральный выпот
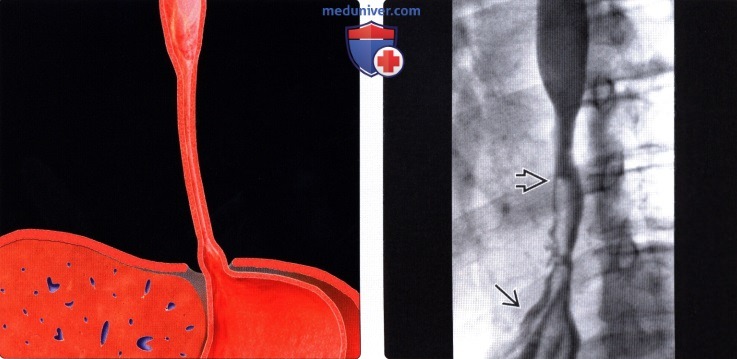
(Слева) На рисунке показана протяженная стриктура пищевода и изъязвление его слизистой оболочки. Желудок «вытянут» в грудную полость вследствие укорочения пищевода в результате замещения фиброзной тканью и/или спазма.
(Справа) На рентгенограмме пищевода с контрастом, выполненной во время рентгеноскопии пациенту с хронической стриктурой, возникшей после хймического ожога, определяется укорочение и сужение пищевода, из-за чего проксимальные отделы желудка оказались «вытянуты» в грудную полость. Эту стриктуру периодически пытались устранить путем баллонной дилятации просвета пищевода; пациенту не потребовалось оперативное вмешательство.
• Рентгеноскопия пищевода:
о I стадия: острая фаза (1-4 дня):
— Сужение просвета пищевода, неравномерность контуров, наличие язв
— Могут быть выявлены признаки перфорации пищевода: Газ, жидкость и контрастное вещество, принятое через рот, в средостении (может также быть выявлено и в плевральной полости)
о II стадия: фаза грануляции язв (5-28 дней):
— Язвы становятся более четко различимыми, может наблюдаться спазм пищевода
о III стадия: заживление с образованием рубцов (3-4 недели):
— Стриктуры, обычно протяженные и ровные, однако пищевод в области сужения может иметь неправильную форму и неровные края
— Выпячивание слизистой в виде мешка, псевдодивертикулы
— Желудок обычно смещен в грудную полость из-за уменьшения длины пищевода
• КТ:
о Циркулярное утолщение стенки пищевода (> 5 мм)
о Острая фаза:
— Симптом «мишени»: чередование «колец» гиперденсной слизистой оболочки, накапливающей контраст, и гиподенсной подслизистой основы
— Перфорация пищевода: пневмомедиастинум, жидкость в плевральной полости
о Хроническая фаза: неравномерное сужение просвета пищевода
о Схожие изменения обнаруживаются со стороны желудка, иногда — со стороны двенадцатиперстной кишки
2. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с контрастным усилением в острую фазу, рентгеноскопия пищевода с бариевой взвесью — в хроническую
о При проведении рентгеноскопии пищевода в острую фазу следует использовать водорастворимые неионные контрастные средства
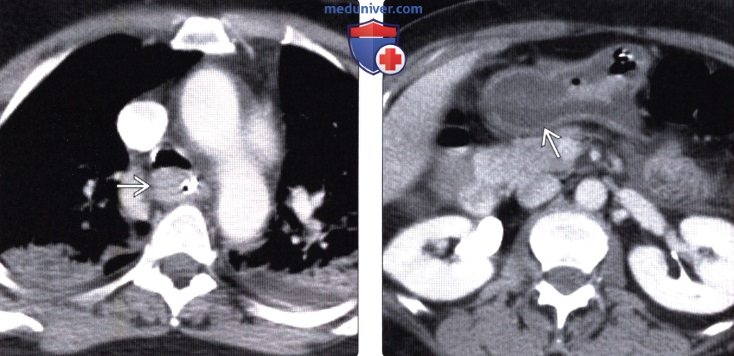
(Слева) На аксиальной КТ, выполненной пациенту через два часа после приема внутрь химического агента, определяется выраженное утолщение стенки пищевода, а также двухсторонний аспирационный пневмонит.
(Справа) На аксиальной КТ с контрастным усилением у этого же пациента определяется значительное утолщение стенки желудка и отек подслизистой основы, что является проявлением коррозивного гастрита.
в) Дифференциальная диагностика химического ожога пищевода (эзофагита в результате химического воздействия):
1. Лучевой эзофагит:
• Стриктура: равномерное сужение просвета пищевода в зоне облучения
2. Рефлюкс-эзофагит:
• Стриктура дистального отдела пищевода на коротком участке, возможно также наличие грыжи пищеводного отверстия диафрагмы и гастроэзофагеального рефлюкса
3. Рак пищевода:
• В поврежденной в результате химического ожога слизистой оболочке пищевода впоследствии может развиться рак
4. Ятрогенное повреждение пищевода зондом для энтерального питания:
• Чаще у пациентов, длительно находящихся на питании через зонд
• Протяженное сужение пищевода с ровными краями
г) Патология. Общая характеристика:
• Этиология:
о Сильные щелочи: жидкий щелок (гидроксид натрия):
— Наиболее распространенное в США вещество, используемое в качестве жидкого чистящего средства, приводящее к химическому ожогу при приеме внутрь
о Сильные кислоты: соляная, серная, уксусная, щавелевая, карболовая, азотная
• Сочетанные поражения:
о Поражение других органов ЖКТ наблюдается в большинстве случаев на КТ, реже при рентгеноскопии пищевода, верхних отделов ЖКТ
д) Клинические особенности:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Боль, слюнотечение, рвота (в т. ч. кровью)
о Одинофагия, лихорадка, шок
• Клинический профиль:
о Пациенты с указанием в анамнезе на факт приема внутрь кислоты или щелочи, болью при глотании
2. Демография:
• Возраст:
о Взрослые чаще принимают кислоту/щелочь преднамеренно с целью суицида
о Дети обычно проглатывают едкие растворы случайно
• Эпидемиология:
о Самая частая причина коррозивного эзофагита в США: прием внутрь чистящего средства, содержащего гидроксид натрия
3. Течение и прогноз:
• Осложнения:
о Перфорация, медиастинит, перитонит, формирование свищевых ходов, шок
о Повышенный риск развития рака после 20-40 лет
• Прогноз:
о При легком ожоге верхних отделов ЖКТ, раннем лечении: благоприятный
о При тяжелом ожоге, хронизации процесса: неблагоприятный
4. Лечение химического ожога пищевода (эзофагита в результате химического воздействия):
• Консервативное:
о Стероиды, антибиотики, парентеральное питание
о Бужирование пищевода при стриктурах
• Оперативное:
о Обходное шунтирование пищевода (или пищевода и желудка) со смещением в грудную полость тощей/подвздошной кишки
е) Диагностическая памятка. Советы по интерпретации изображений:
• Сочетание характерного анамнеза и данных лучевых методов исследования позволяет сделать правильное заключение
ж) Список использованной литературы:
1. Youn BJ et al: Balloon dilatation for corrosive esophageal strictures in children: radiologic and clinical outcomes. Korean J Radiol. 11 (2):203-10, 2010
— Также рекомендуем «Лучевая диагностика лекарственного эзофагита»
Редактор: Искандер Милевски. Дата публикации: 28.1.2020
Источник
Химические ожоги пищевода
Химические ожоги пищевода – это повреждения стенки пищевода вследствие действия на нее кислот или щелочей. Кислоты вызывают сухой (коагуляционный) некроз (сухое омертвение), щелочи – глубокий, влажный (колликвационный) некроз (влажное омертвение).
Заболеваемость (эпидемиология), медицинская и социальная значимость
Химические ожоги пищевода – достаточно частая патология. Встречаются они чаще у детей в возрасте от 1 до 5 лет вследствие случайного приема указанных химических веществ. У мужчин ожоги отмечают реже, чем у женщин, как правило, неумышленные. При случайном приеме агрессивного вещества летальность составляет около 2%, при попытке самоубийства – 20-30%.
Этиология и патогенез
Причиной ожогов является случайный или намеренный (попытка самоубийства) прием агрессивного вещества. Чаще наблюдаются ожоги щелочами, которые являются составной частью различных моющих средств, детергентов и других веществ, широко используемых в быту.
Влияние химического вещества на стенку пищевода и других органов пищеварительного канала приводит к ее разрушению, глубина и распространенность которого зависит от вида агрессивного вещества, его концентрации и количества. Тяжесть течения заболевания объясняется тем, что вследствие приема внутрь химического вещества поражается не только пищевод и желудок (ожог), но и нарушается функция печени, почек, надпочечников и других органов вследствие нейротрофических нарушений и интоксикации за счет резорбции яда, всасывания продуктов распада тканей, присоединения инфекции.
Классификация
1. В зависимости от глубины поражения тканей выделяют четыре степени ожогов пищевода:
■ I – поражение поверхностных слоев эпителия пищевода;
■ II – некроз, местами распространяющийся на всю глубину слизистой оболочки пищевода;
■ III – некроз всех слоев стенки пищевода;
■ IV – распространение некроза на около- пищеводную клетчатку, плевру, иногда на перикард, заднюю стенку трахеи и другие прилегающие к пищеводу органы.
2. По течению патологического процесса в зоне химического ожога выделяют четыре периода:
■ I – период острого коррозивного эзофагита;
■ II – период хронического эзофагита (макроскопически выявляются язвы слизистой оболочки разного размера, формируется сужение просвета различной протяженности);
■ III – период формирования стриктуры пищевода (начинается через 2-4 месяца после ожога и заканчивается, как правило, через 2-3 года);
■ IV – период поздних осложнений: облитерация просвета пищевода (возникает через 2-3 года после ожога), перфорация стенки пищевода, рак рубцово-измененного пищевода.
3. По клиническим признакам выделяют три стадии:
■ 1 – острая;
■ 2 – латентный период;
■ 3 – стадия рубцовой непроходимости.
- 4. В зависимости от степени выраженности общих и местных признаков в острой стадии выделяют три степени тяжести химического ожога: легкую, средней степени тяжести, тяжелую.
- 5. Среди осложнений химических ожогов пищевода выделяют:
- а) ранние:
■ острый ограниченный или диффузный медиастинит;
■ серозно-фибринозный и гнойный перикардит;
■ плеврит;
■ пневмония;
■ абсцесс легкого (пара- и метапневмонический);
■ пищеводно-бронхиальный и пищеводно-трахеальный свищ;
■ аррозия больших сосудов средостения;
■ острый ожоговый гастрит и перигастрит;
■ желудочно-кишечное кровотечение;
■ рубцовое сужение пищевода;
б) поздние:
■ облитерация отверстия пищевода;
■ перфорация стенки пищевода;
■ рак рубцово-измененного пищевода.
Клинические проявления
При легкой степени ожога после приема агрессивного вещества возникает рефлекторная рвота, иногда с примесью крови. Больные жалуются на боль в глотке при глотании слюны и пищи, повышенное слюноотделение, общую слабость, повышение температуры тела на протяжении 1-3 суток, жажду, иногда уменьшение количества мочи. Обычно эти симптомы проходят через 3-6 суток.
При средней степени тяжести ожога сразу после проглатывания химического вещества наступает многократная рвота, часто с примесями крови. У больного возникает страх, возбуждение, отмечается бледность кожи, выраженное слюноотделение, часто наблюдается осиплость голоса. Больные ощущают сильную боль в полости рта, за грудиной, в эпигастральной области, жажду. При приеме воды возникает повторная рвота. Температура тела повышается до 38-39 °С, появляется тахикардия до 120 в минуту. Уменьшается количество мочи, через 1-2 часа в ней появляется белок. Через 3-4 суток, если не возникают осложнения, состояние больных улучшается, а через 12-15 суток симптомы острого воспаления проходят, и они уже могут принимать пищу.
При тяжелой степени ожога превалируют признаки тяжелой интоксикации и шока. Сразу после приема химического вещества наступает резкое возбуждение, страх; больной бледен, покрыт холодным потом, затем лицо становится цианотичным. Больной «не находит места» от сильной боли в полости рта, за грудиной и в эпигастральной области, возникает многократная рвота с примесью крови. При тяжелом повреждении пищевода у 20% больных возникает повреждение желудка. Двигательное возбуждение сменяется адинамией, появляется спутанность сознания, иногда бред. Пульс нитевидный, артериальное давление снижается, возникает одышка, затрудненное дыхание. Количество мочи заметно уменьшается, в ней выявляются белок и эритроциты. Прием кислоты приводит к развитию метаболического ацидоза, внутрисосудистого гемолиза с гемоглобинурией.
Диагностика
Диагноз ожога пищевода ставится на основании анамнеза, клинического обследования больного с осмотром полости рта, проведения рентгенологических (эзофагография – проводится после уменьшения выраженности признаков дисфагии на 5-10 сутки после ожога) и лабораторных исследований (крови и мочи). При проведении дифференциальной диагностики рубцовых стриктур пищевода (результат III и IV степени ожога) обязательно проводится эндоскопическое исследование – фиброэзофагоскопия.
При обследовании больных с ожогом пищевода для прогнозирования его последствий и определения лечебной тактики очень важно определить вид, концентрацию и количество агрессивного химического вещества, которое было принято.
На догоспитальном этапе диагноз устанавливают на основании анамнестических данных, подтверждающих факт приема и характеристики агрессивного вещества. На госпитальном этапе для диагностики и дифференциальной диатостики используются эзофагография и эзофагогастроскопия, лабораторные исследования.
Дифференциальная диагностика
При невозможности определить вид агрессивного вещества, которое было выпито больным, необходимо провести дифференциальную диагностику характера ожога (щелочи вызывают глубокий распространенный колликвационный (влажный) некроз, кислоты – менее глубокий (иногда поверхностный) сухой коагуляционный некроз. Указанная дифференциальная диагностика проводится на основании анамнеза, данных рентгенографии пищевода, эзофагогастроскопии. В более поздние сроки при наличии рубцовых стриктур с помощью клинических, эндоскопических и рентгенологических методов проводится дифференциальная диагностика с опухолями пищевода. Наиболее информативными являются результаты биопсии (патогистологическое заключение).
Лечебная тактика
В первые часы после приема кислот или щелочей с помощью желудочного зонда необходимо удалить химическое вещество путем промывания желудка и пищевода слабым раствором нейтрализующего вещества или водой. При ожогах щелочами желудок и пищевод промывают слабым раствором уксуса (1 часть столового уксуса на 20 частей воды) или 1 % раствором лимонной кислоты. При ожогах кислотами используют 2% раствор натрия гидрокарбоната. Не удаляя зонд, больному дают выпить несколько глотков 5-10 % раствора новокаина, а затем слабый раствор нейтрализующих веществ или теплую воду. После этого снова промывают желудок. Таким образом достигается промывание не только желудка, но и пищевода. Наряду с удалением и нейтрализацией химического вещества показано использование противошоковых средств и детоксикационной терапии.
Через 2 суток после ожога оправдано проведение через нос в желудок тонкого хлорвинилового зонда для энтерального чреззондового питания. Если ожог пищевода значителен и больной на протяжении 5-7 дней не может начать принимать пищу через рот, показано наложение гастростомы. Постоянная аспирация слизи из трахеи и бронхов, поддержка проходимости дыхательных путей являются важной лечебной мерой. При тяжелом ожоге (IV степень), в случае распространения некроза на околопищеводную клетчатку и заднюю стенку трахеи, накладывают трахеостому. С первых суток после ожога рекомендуется прием жидких масел (растительное, вазелиновое, рыбий жир), обволакивающих веществ (яичный белок, молоко).
Важным в лечении ожогов является проведение раннего (профилактического) бужирования пищевода, которое является достаточно эффективным методом предупреждения образования рубцового стеноза. Его выполняют после стихания воспалительных явлений, обычно через 7-15 суток с момента ожога пищевода. Осуществляют его дважды в неделю в первые две недели. В дальнейшем проводят бужирование эластичным бужом № 24 также два раза в неделю, оставляя его в пищеводе на 10-20 минут. При достижении эффекта бужирование проводят 1 раз в месяц на протяжении года. Возможным осложнением бужирования является перфорация стенки пищевода.
Для лечения химических ожогов пищевода используют также стероидные гормоны (100 мг преднизолона внутривенно) в сочетании с антибактериальной терапией, а также парентеральное питание (при II–III степени ожога) – кристаллические аминокислоты, жировые эмульсии, растворы глюкозы и т. п.
Осложнения, прогноз и профилактика
Наиболее частым осложнением ожогов пищевода является его рубцовое сужение, которое начинает формироваться через 2-4 месяца после ожога и полностью формируется через 2-3 года. Несмотря на достаточно широкий перечень лечебных средств, используемых при химических ожогах пищевода, частота его рубцовых сужений составляет 50-70 %. У 60 % больных клиническая симптоматика стеноза пищевода развивается на протяжении 1 месяца, у 80 % – через 2 месяца, у 99 % – через 8 месяцев после ожога.
Диагноз рубцового сужения ставят на основании данных анамнеза (наличие факта проглатывания химического вещества и появление спустя некоторое время дисфагии), результатов рентгенологического (рис. 12.6) и эндоскопического исследований. При необходимости определения степени компенсации непораженных участков пищевода и для дифференциальной диагностики с ахалазией пищевода используют эзофэгоманометрию.
Наиболее приемлемой классификацией послеожоговой непроходимости пищевода является предложенная Г. Л. Ратнером и В. И. Белоконевой (1982):
■ I степень – «избирательная» непроходимость пищевода, проявляющаяся лишь при приеме некоторых видов пищи; диаметр пищевода в участке сужения меньше чем 1-1,5 см;
■ II степень – компенсированная непроходимость; пищевод проходим для полужидкой и хорошо механически обработанной пищи; диаметр его – 0,3-0,5 см; определяется значительное супрастенотическое расширение пищевода над сужением;
■ III степень – субкомпенсированная непроходимость – пищевод проходим для жидкости и масла, диаметр сужения меньше 0,3 см; определяется супрастенотическое расширение пищевода;
■ IV степень – полное нарушение проходимости пищевода, выраженное его супрастенотическое расширение; под влиянием противовоспалительного лечения и наложения гастростомы проходимость может частично восстановиться;
Рис. 12.6. Эзофагограмма. Рубцовая деформация пищевода (указано стрелкой)
■ V степень – необратимая непроходимость, облитерация пищевода.
При консервативном лечении, кроме диеты, местной терапии (промывание пищевода раствором колларгола, новокаина, атропина сульфата, слабых щелочей), противовоспалительных средств, которые также тормозят чрезмерное разрастание грануляционной ткани (стероидные гормоны), используют позднее (лечебное) бужирование пищевода, которое целесообразно проводить только через 6 недель после ожога, так как при бужировании пищевода в более ранние сроки разрушаются грануляционная и молодая соединительная ткань. Для бужирования используют пластмассовые гибкие рентгеноконтрастные бужи. Используют несколько методик проведения бужирования: вслепую через рот, под контролем эзофагоскопа, по металлической струне-проводнику и др.
При неэффективности консервативной терпни и при непроходимости пищевода V степени (необратимая – облитерация пищевода)
Рис. 12.7. Варианты пластики пищевода с использованием желудка:
1 – по Jianu; 2 – по Guariliu; 3 – по Fink; 4 –по Rutkowski
Рис. 12.8. Варианты тонкокишечной эзофагопластики:
1 – по Лексеру; 2 – по Юдину; 3 – по Вульштейну; 4 – по Еремееву
показано хирургическое лечение – операция эзофагопластики с использованием желудка, тонкой или толстой кишки. Операцией выбора является одномоментная тотальная эзофагопластика с ретростернальным проведением трансплантата, приоритетнее сегмента толстой кишки (в различных модификациях), (рис. 12.7-12.9).
Поражение пищевода при ВИЧ-инфекции
Поражение пищевода при ВИЧ-инфекции отмечается у 31-50% больных. Наиболее частыми симптомами являются нарушения глотания – от неприятных ощущений при прохождении пищи до возникновения боли за грудиной при глотании жидкой и твердой пищи (одинофагия) и даже вне приема пищи (эзофагодиния).
По данным эндоскопического исследования, а также при гистологическом изучении биоптатов слизистой оболочки выявляют главным образом признаки тяжелого эзофагита, идиопатические язвенные образования.
Клинические проявления эзофагита и нарушений двигательной функции пищевода обусловлены присоединением оппортунистической инфекции, прежде всего кандидоза, который выявляют более чем у 50 % больных с эзофагитом, что является плохим прогностическим признаком. Второе место по частоте занимает цитомегаловирусная инфекция (у 20- 25% больных), далее – Herpes simplex virus (HSV), Micobacterium tuberculosis, Histoplasma capsulatum.
Рис. 12.9. Окончательный вид загрудинной толстокишечной эзофагопласгики
При прогрессировании заболевания у 10-15% больных отмечается появление множественных язв пищевода, вызванных преимущественно цитомегаловирусной инфекцией. Диаметр язв – от 0,5 до 2-2,5 см; у 33 % больных наблюдаются гигантские язвы (до 9-12 см); их глубина превышает 0,5 см. Язвы могут перфорировать в средостение, рубцеваться с образованием стриктур, что требует проведения дилатации пищевода.
Большинство специалистов считают, что язвы пищевода связаны не только с оппортунистической инфекцией, но и с прямым воздействием ВИЧ-инфекции. Лечение оппортунистической инфекции пищевода чаще дает положительные результаты.
Источник