Лучевые ожоги на губах
Что делать при ожоге губы
Редактор: Копылов Иван Павлович
стоматолог-хирург, стоматолог-имплантолог
Стоматология инновационных технологий SMILE-AT-ONCE
Содержание:
- Признаки ожога губы
- Виды ожогов
- Лечение ожога губы
- Как предотвратить ожог губы
Кожа губ очень тонкая и чувствительная, а сами губы — одна из самых незащищенных частей нашего тела. Губы постоянно подвергаются влиянию различных факторов внешней среды, из которых самые распространенные — это термическое и химическое воздействие.
Ожог губы
Признаки ожога губы
- Боль в поврежденном месте
- Отек ткани губы
- Ощущение жжения
- Покраснение тканей
- В некоторых случаях возможно появление небольших пузырьков, наполненных жидкостью
Виды ожогов
Ожоги бывают разных видов, но губы чаще всего подвергаются либо термическому, либо химическому ожогу.
Термический ожог
Данный вид ожога распространен наиболее широко. Он обычно возникает из-за воздействия на губу слишком горячей жидкости или пищи, либо из-за прикладывания к губам горячего предмета. Термические ожоги бывают трех степеней:
- Первой степени — самый легкий и безопасный ожог. Обычно возникает из-за слишком горячего чая или еды. Для него характерно пощипывание, покраснение, слабые болевые ощущения. Обычно такие ожоги не вызывают осложнений и легко лечатся самостоятельно
- Второй степени — более серьезный ожог, при котором на губах появляются волдыри. Через некоторое время на месте этих волдырей появляются язвы с отмершими тканями
- Третей степени — самый опасный ожог, который может быть вызван только длительным воздействием очень высокой температуры. Для него характерны глубокие эрозии, выделение гноя, обугливание тканей, иногда деформация обожженных участков
Химический ожог
Данный вид ожога возникает, если губы контактируют с агрессивным химическим веществом. Обычно химические ожоги бывают у детей из-за того, что они попробовали на вкус бытовые вещества. Ожоги соком ядовитых растений также считаются химическими. Для химических ожогов характерны достаточно серьезные повреждения, некротизация тканей, образование твердых корочек и болезненных кровоточащих трещин. Нередко химические ожоги серьезно затрудняют прием пищи и разговор.
Ожог губы
Лечение ожога губы
Лечение термических ожогов
При не сильном термическом ожоге губы первым делом нужно осторожно промыть губу проточной прохладной водой для уменьшения воспаления и отека. Также это позволит снять болевые ощущения. После промывания полезно будет периодически делать на губу аппликации отвара лекарственной ромашки и обрабатывать пострадавшую поверхность специальными заживляющими мазями.
Если ожог более серьезный, с образованием пузырей, то лечение будет примерно таким же, кроме аппликационных повязок. Однако рекомендуется все же обратиться к врачу — иногда пузыри требуют хирургического вскрытия.
При ожоге третей степени обращаться к врачу следует немедленно, чтобы минимизировать опасные последствия повреждения.
Лечение химических ожогов
При химическом ожоге самое первое, что нужно сделать, — это как можно более тщательно промыть губы проточной водой для нейтрализации агрессивного вещества. Единственное, когда промывать ожог водой категорически нельзя — это при ожоге негашеной известью. В этом случае нужно сделать примочку с 20% раствором сахара.
При химическом ожоге после промывания водой обязательно нужно обратиться к врачу для более тщательной нейтрализации и составления плана лечения.
Чтобы уменьшить боль от ожога можно применят местные анестетики.
Ожог губы
Общие рекомендации
Для того, чтобы ускорить заживление губы после ожога, желательно на время перестать употреблять острые и кислые продукты — они раздражают слизистую и затягивают заживление тканей. Кроме того, очень важно следить за температурой принимаемой пищи, чтобы не допустить повторного ожога.
На время заживления желательно не использовать помады и другие косметические средства для губ.
Как предотвратить ожог губы
Чтобы предотвратить термический ожог, достаточно постараться не употреблять слишком горячие продукты. Всегда следите за температурой еды и напитков, чтобы не повредить чувствительную кожу губ.
Чтобы избежать химического ожога, никогда не пробуйте на вкус незнакомые вещества, не грызите предметы, которые могут быть покрыты агрессивными составами, не жуйте незнакомые растения. Также тщательно прячьте бытовую химию и другие опасные вещества от детей.
Полезная статья?
Сохрани, чтобы не потерять!
Отказ от ответственности: Этот материал не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Данная информация не должна рассматриваться в качестве замены консультации с врачом.
Посмотрите стоматологии Москвы
Источник
Ожог ротовой полости
Ожог ротовой полости — травма слизистой, возникающая при воздействии температурных, химических, лучевых раздражителей. Основные жалобы сводятся к появлению выраженного болевого синдрома. Слизистая сначала становится гиперемированной и отечной. Затем участок поражения бледнеет, наблюдается слущивание эпителия, вследствие чего образуются эрозивные поверхности. Диагностика ожога ротовой полости основывается на анализе жалоб пациента, данных анамнеза, результатов клинического осмотра. Лечение ожога ротовой полости направлено на устранение причинного фактора, обезболивание участка поражения, проведение антисептической обработки, ускорение процессов эпителизации.
Общие сведения
Ожог ротовой полости — поражение слизистой оболочки в результате воздействия высоких температур, агрессивных химических соединений, электротравмы или проведения лучевой терапии. Чаще всего встречаются термические ожоги ротовой полости. Химические ожоги выявляют преимущественно у детей, что связано с ростом видов агрессивных веществ и их легкодоступностью. Лучевой радиомукозит является одним из наиболее распространенных осложнений при проведении лучевой терапии злокачественных опухолей головы и шеи. Мужчины и женщины в равной степени подвержены развитию ожога ротовой полости. Прогноз определяется характером воздействия, тяжестью травмы, своевременностью и адекватностью проводимого лечения.
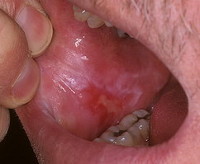
Ожог ротовой полости
Причины ожога ротовой полости
Наиболее распространенной причиной ожога ротовой полости является воздействие высоких температур. При употреблении горячих продуктов или напитков, вдыхании пара или горячего воздуха на слизистой возникают признаки катарального воспаления с последующей десквамацией и отслоением эпителия. Ожог ротовой полости развивается при нарушении правил выполнения физиотерапевтических процедур. Очаг поражения, по форме и размерам соответствующий параметрам электрода, образуется при несоблюдении протокола проведения электрофореза.
Ионизирующее излучение, применяемое в ходе лучевой терапии онкобольных пациентов, также способно вызвать ожог ротовой полости. Контакт высококонцентрированных химических соединений со слизистой приводит к некрозу ткани. При этом возможно поражение пищевода, желудка, дыхательных путей. Химический ожог ротовой полости может возникнуть и в ходе проведения стоматологических манипуляций. Попадание на слизистую нитрата серебра, высококонцентрированных растворов, используемых для ирригации корневых каналов, просачивание через негерметичную повязку мышьяковистой пасты — все эти факторы ятрогенного происхождения приводят к локальному ожогу ротовой полости.
Классификация ожога ротовой полости
По этиологии различают четыре формы ожога ротовой полости:
1. Термический ожог. Возникает вследствие контакта горячих напитков, пара или огня со слизистой.
2. Электротравма. Основная причина — нарушение протокола проведения физиотерапевтических процедур.
3. Лучевой ожог ротовой полости. Развивается в результате воздействия ионизирующего излучения при лучевой терапии злокачественных новообразований.
4. Химический ожог. Возникает в месте контакта слизистой с химическими соединениями: щелочами, кислотами, хлорсодержащими веществами.
Симптомы ожога ротовой полости
При термическом ожоге ротовой полости слизистая сначала становится красной и отечной. При кратковременном воздействии невысоких температур появляются признаки очаговой мацерации эпителия. В случае длительного контакта физического фактора со слизистой наблюдается отторжение поверхностного слоя, вследствие чего появляются болезненные эрозивные поверхности. При электротравме, возникшей в ходе проведения процедуры электрофореза, на слизистой в проекции приложения активного электрода выявляют белесоватую зону, по форме соответствующую размерам электрода. Вскоре в этом участке слизистая отторгается, что приводит к появлению изъязвлений.
Лучевой ожог ротовой полости проявляется в виде пленчатого радиомукозита. Наиболее подвержены воздействию высоких доз ионизирующего излучения участки слизистой, покрытые неороговевающим эпителием. Сначала зона поражения имеет гиперемированный оттенок, в течение небольшого отрезка времени слизистая теряет прежнюю эластичность, становится мутной и плотной, приобретает складчатый рельеф. В случае дальнейшего проведения лучевой терапии в ротовой полости появляются эрозии, покрытые некротическими массами. Наблюдается гипосаливация. При кислотном химическом ожоге ротовой полости образуется неглубокий участок коагуляционного некроза, отграниченный от здоровых тканей. Колликвационный некроз возникает при контакте щелочи со слизистой. В ходе осмотра выявляют зону поражения, которая может охватывать все слои слизистой. При этом провести четкую грань между некротическими и здоровыми тканями не удается.
Диагностика ожога ротовой полости
Постановка диагноза ожог ротовой полости базируется на основании жалоб пациента, данных анамнеза заболевания, результатов физикального обследования. В ходе клинического осмотра врач-стоматолог в месте контакта причинного фактора со слизистой выявляет гиперемированный, болезненный при пальпации участок. В зонах ороговевающего эпителия чаще всего обнаруживают признаки поверхностной мацерации. Неороговевающий эпителий при воздействии высокой температуры и ионизирующего излучения быстро отторгается, вследствие чего возникают обширные эрозивные поверхности.
При лучевом ожоге ротовой полости развивается пленчатый радиомукозит. У пациентов диагностируют участки изъязвления, покрытые клейкими некротическими массами. Сухую неглубокую зону омертвевших тканей выявляют при кислотном ожоге ротовой полости. Влажное (колликвационное) поражение слизистой отмечают при воздействии щелочи. Дифференцируют ожог ротовой полости с герпетическим, афтозным, язвенно-некротическим стоматитом, многоформной экссудативной эритемой. Пациента обследует стоматолог-терапевт.
Лечение ожога ротовой полости
Первоочередным лечебным мероприятием при выявлении ожога ротовой полости является устранение этиологического фактора и купирование болевого синдрома. Местно в стоматологии наносят спреи и гели на основе анестетиков. При выраженной болезненности назначают анальгетики, нестероидные противовоспалительные препараты для приема внутрь. Для предотвращения инфицирования эрозивной поверхности применяют антибиотики. В виде ротовых ванночек используют слабые растворы антисептиков на основе перекиси водорода, перманганата калия, которые подогревают до комнатной температуры, чтобы избежать дополнительного раздражения пораженных участков.
При химическом ожоге ротовой полости в первую очередь необходимо использование антидотов. При кислотном некрозе полость рта обрабатывают мыльным раствором. В случае колликвационного ожога щелочью в качестве антидота применяют слабый раствор лимонной кислоты. Для ускорения восстановительных процессов показаны кератопластики. С этой целью назначают аппликации масляных растворов витаминов А и Е. Прогноз при ожоге ротовой полости зависит как от характера этиологического фактора и времени воздействия, так и от своевременности обращения пациента в специализированное учреждение.
Источник
Лечение местных лучевых повреждений
Местные лучевые повреждения, развивающиеся преимущественно при лучевой терапии злокачественных опухолей, отличаются торпидностью к лечению различными медикаментозными средствами. Лучевые повреждения покровных тканей (кожи, слизистых) и внутренних органов, как следствие воздействия ионизирующего излучения в суммарной очаговой дозе 60-70 Гр., проявляются в виде хронических эпителиитов и дерматитов, с прогрессированием их в лучевые язвы кожи, лучевые проктиты, циститы и т. п. В патогенезе таких повреждений, наряду с нарушением микроциркуляции, ведущее значение играет прямое воздействие излучения на клетки и подавление репаративных процессов. В дальнейшем на передний план выходят присоединение инфекции поврежденных тканей и усугубление негативных процессов заживления поврежденных тканей [1]. Вот почему в комплекс медикаментозных средств при лечении местных лучевых повреждений включаются вещества, воздействие которых направлено на улучшение тканевой микроциркуляции, повышение репараторных процессов и подавление инфекционного процесса. Для лечения местных лучевых повреждений апробированы практически все известные медикаментозные средства, удовлетворяющие перечисленным требованиям. Низкая терапевтическая эффективность имеющихся средств явилась основанием для поиска новых методов лечения. В отделении лечения лучевых повреждений МРНЦ РАМН ежегодно проходит лечение значительное число больных с лучевыми язвами конечностей и других областей тела, лучевыми повреждениями кишечника, мочевого пузыря и др. Основным компонентом местного лечения является препарат димексид (диметилсульфоксид, или ДМСО), применяющийся в виде перевязок раствора 5-10% или мази 10%. Это базовое лечение, назначаемое с учетом конкретных особенностей каждого больного, может дополняться назначением других антисептиков (диоксидин, хлоргексидин и др.), протеолитических ферментов, средств, стимулирующих репараторные процессы (куриозин, витаминизированные масла и др.). Разработанные схемы местного и общего лечения позволяют добиться благоприятных результатов у 57% пациентов [1, 2].
С сентября 2002 г. мы исследовали терапевтическую эффективность препарата гепон для лечения больных местными лучевыми повреждениями (см. таблицу 1).
 |
| Таблица 1. Применение гепона при лечении местных лучевых повреждений. |
Лучевые язвы у больных развились после лучевой терапии злокачественных опухолей (рак кожи — 16 пациентов, рак молочной железы — шесть, саркомы — четыре). Суммарная очаговая доза (СОД) составляла 45-70 Гр. Лучевые проктиты явились следствием лучевой терапии рака шейки и тела матки (13), рака мочевого пузыря (3) и прямой кишки (2). Лучевые циститы также наблюдались после лучевой терапии рака шейки и тела матки (13) и рака мочевого пузыря (4). Пневмофиброз — это следствие лучевой терапии лимфогранулематоза (6) и рака молочной железы (5 больных).
При лечении лучевых язв гепон применялся на первом этапе (7-10 дней) в виде орошения язвы раствором. Гепон (0,002) растворяли перед употреблением в 5 мл стерильного физиологического раствора. Орошение полученным раствором 0,04% гепона производилось ежедневно. На втором этапе, по мере развития грануляции, применялась мазь 0,04% (10-18 дней). Результаты лечения лучевых язв гепоном сопоставлялись с динамикой течения раневого процесса у более 800 больных, которым терапию проводили с принятыми в отделении методами лечения, состоящими в местном применении раствора 10% димексида (аппликации или электрофорез), электрофореза протеолитических ферментов и гепарина, использовании мазей левомиколя, ируксола, куриозина и эплана.
Эффективность применения гепона оценивалась клинически по состоянию раневой поверхности (уменьшение экссудации, скорости развития грануляций и скорости эпителизации язвы по Л. Н. Поповой (см. таблицу 2)), исчисляемой по формуле:
СЗ= (S-St)/St х 100, где
СЗ — скорость заживления
S — площадь лучевой язвы (мм2 перед началом лечения)
St — площадь язвы (мм2) в день измерения
t — время в сутках от начала лечения
 |
| Таблица 2. Скорость заживления лучевых язв. |
В оценке динамики заживления информативным оказалось изучение микрофлоры лучевых язв и чувствительности ее к антибиотикам. До применения гепона в раневом отделяемом у 67,5% посевов была установлена моноинфекция, преимущественно ассоциации стафилококка, а у 16,3% определялись и другие микробы (Escherichia coli, грамотрицательные ассоциации микробов и Candida). После 12-15-дневного применения гепона в 18,9% случаев выявлялась стерильность либо определялись сапрофиты (27%), характерные для нормальной кожи. По сравнению с исходным уровнем, 107-8 микробов на грамм ткани, к концу лечения гепоном обсемененность сокращалась до 102-3, значительно повышалась чувствительность флоры к антибиотикам. Все вышеуказанное свидетельствует о несомненной эффективности проведенного лечения.
Положительный терапевтический эффект использования гепона мы склонны связывать в первую очередь с благоприятным его действием на микрофлору, что способствовало снижению воспалительного процесса и его негативных последствий (отек окружающих тканей, нарушение микроциркуляции и т. п.). Кроме того, важным аспектом действия гепона является его иммуномоделирующее действие, проявляющееся в активизации секреторного иммуноглобулина, снижении уровня противовоспалительных цитокинов, активизации a-интерферона, снижении адгезивной функции клеток и их апоптоза, прекращении вирусной репликации и повышении резистентности организма к бактериальной флоре.
В настоящее время, когда ранозаживляющее действие гепона доказано, лечение больных лучевыми язвами начинается с применения гепона, а затем дополняется, по показаниям, другими лекарственными средствами. Лечение лучевых ректитов (18 больных) и лучевых циститов (17 больных) проводилось в виде ежедневных двукратных микроклизм или инстилляций водного раствора 0,04% в течение 12-18 дней. Результаты применения гепона также сравнивались с результатами «традиционного» лечения, практиковавшегося в отделении в течение последних 25-30 лет (микроклизмы димексида 5-10%, эмульсии синтозона, витаминизированных масел и т. п.). Внутриполостное введение гепона уменьшало интенсивность болей и геморрагий и сокращало продолжительность лечения с 28-36 до 15-23 дней. Применение гепона активировало показатели иммунитета и у этой группы больных.
Таким образом, иммуномодулятор гепон в лечении больных с местными лучевыми повреждениями (лучевые язвы, лучевые ректиты и циститы) проявил себя как эффективное медикаментозное средство, способствующее быстрому снижению выраженности воспалительного процесса в поврежденных облучением тканях и ускорению репараторных процессов в них.
Литература
- Бардычев М. С., Цыб А. Ф. Местные лучевые повреждения. — М.: «Медицина», 1985. — 240 с.
- Бардычев М. С., Кацалап С. Н., Курпешева А. К. и др. Диагностика и лечение местных лучевых повреждений // Медицинская радиология, 1992, 12. — С. 22-25.
- Дудченко М. А., Катлинский А. В., Атауллаханов Р. Р. Комплексное лечение трофических язв // Журнал «Лечащий врач». — 2002, №10. — С. 72-75.
- Перламутров Ю. Н., Соловьев А. М., Быстрицкая Т. Ф. и др. Новый подход к лечению инфекций кожи и слизистых // Вестник последипломного медицинского образования. — 2001, 2. — С. 21-23.
- Кладова О. В. Харламова Ф. С., Щербакова А. А. и др. Эффективное лечение синдрома Крупа с помощью иммуномодулятора «Гепон» // Русский медицинский журнал. — 2002, 10, 3. — С. 138-141.
М. С. Бардычев, доктор медицинских наук, профессор
Медицинский радиологический научный центр РАМН (г. Обнинск)
Источник