При ожоге воспалился лимфоузел
Как избежать осложнения ожогов. Советы врача

Любой ожог — это больно. И каждый, кто хоть раз обжигался, задается вопросами: правильно ли я лечусь, почему долго не проходит отёк и покраснение? Останутся ли рубцы?
Попробуем ответить на эти вопросы и понять, какие случаются осложнения при ожогах.
Врачи делят осложнения на первичные, вторичные и поздние.
Первичные связаны с самой ожоговой травмой, а вторичные возникают в процессе лечения чаще всего из-за инфекции. С поздними же осложнениями человек сталкивается уже после заживления ран и восстановления кожных покровов.
Первичные осложнения ожогов
При сильных ожогах — это обугливание или мумификация (сухой некроз). При сочетанной травме, когда ожог сопровождается падением с высоты или возник вследствие взрыва, могут присутствовать разрывы мягких тканей, гематомы, ушибы и сотрясения и повреждения внутренних органов.
Получив ожог, пострадавший испытывает сильную боль. Обычно болевые ощущения уменьшаются при использовании противоожоговых средств — гидрогелей, повязок и обезболивающих средств.
Отёк также является естественной реакцией на травму. Его возникновение связано с тем, что в первые же минуты в области ожога скапливается большое количество жидкости, но через 2-4 дня, как только восстановится микроциркуляция, отёчность практически полностью исчезнет.
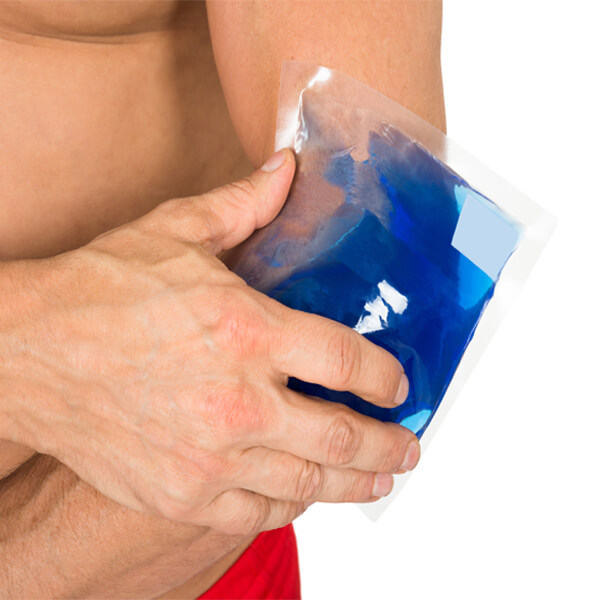
Охлаждение — важнейший помощник при ожоге
Если же боль не стихает в течение трёх и более суток, отёк сохраняется и температура тела поднимается выше 38о С, с большой уверенностью лечащий врач предположит, что в ожоговой ране начался инфекционно-воспалительный процесс.
Вторичные осложнения ожогов
Вторичные осложнения возникают у 37% ожоговых пациентов. Это может быть:
- флегмона;
- фасциит;
- абсцесс;
- гангрена;
- лимфангоит — инфекционное поражение лимфатических сосудов;
- хондроперихондрит при ожоге верхних дыхательных путей;
- остеомиелит;
- артрит;
- менингоэнцефалит;
- отит;
- плевропневмонии;
- другие грозные воспалительные процессы, вплоть до сепсиса.
При этом пути распространения инфекции довольно разнообразны. Чаще всего это лимфогенный путь: бактерии попадают в лимфоток и распространяются по окружающим тканям. Под поверхностью кожи можно рассмотреть тонкие красные полосы, напоминающие кровеносные сосуды — это обычно невидимая лимфатическая сеть.
Еще один вариант распространения бактерий — через кровь (при сепсисе). Ожоговый сепсис встречается у каждого 9-го пациента ожогового отделения. И это очень опасное осложнение!
Конечно, в случае развития инфекции, врач обязательно назначит антибиотики. Но это не означает, что можно использовать эти препараты профилактически. Бесконтрольное их применение чревато развитием ещё более тяжелых осложнений — нарушением микрофлоры кишечника и развитием дисбиоза, а за ним и подавлением общего иммунитета организма.
Существуют современные средства с бактериофагами, которые борются с микробами, не вызывая побочных реакций. Например, гель Фагодерм можно наносить как на здоровую кожу, так и на поверхность раны, если есть опасность её инфицирования.
Если поражена слизистая оболочка верхних дыхательных путей, можно применять гель Отофаг для профилактики воспалительного процесса ЛОР-органов.
При этом гели с бактериофагами являются средствами для ухода и гигиены кожи и слизистых, их можно использовать параллельно с назначением основного лечения.

Бактериофаги
Кроме вышеперечисленных осложнений, повреждение целостности кожи при ожоговой травме может осложниться таким неприятным рецидивирующим заболеванием как рожа.
Рожистое воспаление: причины, симптомы, лечение
читать
Важно запомнить, что даже при небольшом ожоге I-II степени в случае осложнений необходимо обратиться к врачу и проводить лечение под его наблюдением.
На фоне ожога, когда организм направляет все ресурсы на заживление ран, могут открыться многие «скрытые болячки». Как говорят: «где тонко, там и рвется». Нередко обостряются хронические заболевания сердца, почек, печени, ЖКТ и т.д.
Эрозивно-язвенные гастриты, дуодениты и колиты встречаются у многих пострадавших при тяжелом течении ожоговой болезни, когда человек уже находится в больнице. Связано это с поражением слизистой оболочки ЖКТ на фоне ожога. Для таких язв даже существует своё собственное название — «язвы Курлинга». Они чреваты развитием желудочно-кишечного кровотечения.
Вот почему при появлении неприятных ощущений в эпигастральной области, под ложечкой, нельзя тянуть с обращением к врачу!
Поздние осложнения ожогов
К поздним осложнениям относят изменения, которые проявляются, когда ожоговая рана уже давно зажила:
- Со стороны кожи (дерматиты, экземы, мацерация, рубцовые контрактуры, синдактилии, алопеции, трофические язвы).
- Со стороны суставов (анкилозы, тугоподвижность).
- Со стороны внутренних органов и систем (дистрофия миокарда, амилоидоз почек, хронический гепатит и др).
Рак кожи встречается крайне редко — не более чем в 0,2% случаев. Хотя именно он пугает большинство пациентов. На деле же, самое частое осложнение, которое развивается у 60,3% пострадавших, — это образование грубых рубцов, которые приводят в том числе к потере трудоспособности из-за нарушения функции суставов вследствие деформации.
В лёгких случаях рубец на коже долго остается покрасневшим, а затем может посинеть, особенно, если это ожоги на ногах. Через время могут появиться пигментные пятна в виде «леопардовой шкуры», и примерно через год зажившие участки бледнеют и впоследствии плохо загорают на солнце.
Чтобы предупредить образование рубцов, кожу после ожога следует питать гипоаллергенными кремами с витаминами, смягчающими, увлажняющими и восстанавливающими компонентами.
Средства с содержанием медицинского силикона помогают на этапе рубцевания предотвратить возникновение грубых шрамов, могут смягчить и сделать менее заметными даже старые рубцы.
На сайте интернет-магазина КАМА вы всегда можете получить бесплатную консультацию эксперта по подбору заживляющих повязок и средств для лечения ожогов.
Будьте здоровы!
Товары упомянутые в статье:
Нужно больше информации?
Задайте вопрос эксперту!
Борисов Валерий Сергеевич
Хирург-комбустиолог, кандидат медицинских наук, старший научный сотрудник.
Информация
Время чтения статьи:
5 мин
Автор:
Борисов Валерий Сергеевич. Хирург-комбустиолог, к.м.н., старший научный сотрудник
Отправить статью на почту
Успешно
Ваше сообщение успешно отправлено. Ответ поступит на указанную вами почту в течение 24 часов
На нашем веб-сайте используются файлы cookie, предназначенные для персонализации рекламы, изучения ваших предпочтений, предложения вам оптимальных пользовательских впечатлений и ведения статистики. Подробнее о том, как мы используем файлы cookie, вы можете узнать здесь: Политика в отношении файлов cookie.
Источник
Увеличенные лимфоузлы (лимфаденопатия)
Обзор
Увеличенные лимфоузлы можно прощупать под кожей в виде шишек или горошин, что нередко бывает при простуде. Однако есть и другие причины, приводящие к увеличению лимфоузлов. Некоторые из них требуют обязательного обращения к врачу.
Лимфоузлы являются частью иммунной системы и содержат лейкоциты — защитные клетки организма. Узлы расположены группами по нескольку десятков, реже — одиночно и соединены между собой лимфатическими сосудами. Обычно лимфоузлы прощупываются под подбородком или на шее, в подмышках или паху, в локтевых или подколенных сгибах — в этих местах они располагаются неглубоко под кожей. Основные скопления лимфоузлов, доступных для самообследования вы можете рассмотреть на рисунке.
Через лимфатические узлы, как через фильтр, проходит межтканевая жидкость, оттекающая от внутренних органов и кожи. Лимфоузлы задерживают и обезвреживают возбудителей инфекций (бактерии, вирусы, грибы и простейших), чужеродные частицы, попавшие в организм, а также поврежденные клетки (в том числе, раковые).
Нормальные размеры лимфатических узлов могут сильно разниться в зависимости от их расположения в организме, возраста человека, состояния иммунитета, количества перенесенных заболеваний, рода занятий и индивидуальных особенностей. Например, лимфатические узлы на шее или под нижней челюстью можно прощупать практически всегда. А узлы, находящиеся в локтевом сгибе или подколенной ямке обычно столь малы, что найти их сложно.
Во время инфекционного заражения или болезни лимфоузлы могут увеличиваться на несколько сантиметров и более. Медицинское название этого явления — лимфаденопатия. При быстром увеличении размеров возникает болезненность при прощупывании лимфоузла. В большинстве случаев эти симптомы не опасны и проходят в течение нескольких дней, но иногда требуют лечения.
Тревожными признаками, которые всегда должны настораживать, являются следующие изменения лимфоузлов:
- узел остается увеличенным в течение
нескольких недель;
- увеличение лимфоузлов только с одной
стороны;
- увеличение нескольких групп лимфатических
узлов сразу (например, шейных и паховых);
- лимфаденопатия — единственный симптом,
никаких других признаков болезни нет;
- узел теряет эластичность и становится твердым на ощупь;
- кажется, что узел спаян с окружающими тканями,
невозможно точно определить его границы;
- трудно сдвинуть кожу над лимфоузлом;
- кожа над узлом меняет цвет, становится горячей, появляется язва.
В этих случаях обязательно обратитесь к терапевту.
Увеличение лимфоузлов у детей и взрослых при различных заболеваниях
Резкая болезненность и увеличение размеров одного лимфоузла обычно является признаком его воспаления — лимфаденита. Причиной лимфаденита являются бактерии, попавшие в лимфатический узел. Такое бывает, например, при попытке выдавливать угри (акне), гнойнички на коже и др. Чаще лимфаденит проходит в течение нескольких дней самостоятельно, но иногда развиваются опасные осложнения: нагноение узла, попадание инфекции в кровь и распространение её по организму. Поэтому при выраженной болезненности лимфатического узла, увеличении его размеров и общем недомогании желательно обратиться к терапевту.
Самая распространенная причина увеличения группы лимфатических узлов в одной части тела — местная инфекция. Например:
- Увеличение лимфатических узлов около ушей, на шее, под нижней челюстью часто бывает при простуде, гриппе, наружном или среднем отите, ангине, синусите.
- Увеличение лимфоузлов подмышкой может свидетельствовать о раны или послеоперационного шва на руке. Лимфаденопатия подмышкой у кормящей женщины с симптомами застоя молока может говорить о развитии мастита.
- Лимфоузлы в паху принимают лимфатическую жидкость от половых органов, нижних конечностей и следят за порядком в этих областях, поэтому увеличиваются при половых инфекциях.
Как правило, увеличение лимфатических узлов во всех этих случаях не является основной жалобой, так как более яркими симптомами оказываются: повышение температуры, боль, выраженное общее недомогание. Если вылечить основное заболевание, лимфатические узлы уменьшатся до привычных размеров.
Редкой, но очень опасной причиной увеличение отдельных лимфатических узлов является рак. Например,при злокачественных опухолях органов живота часто встречается увеличение надключичных лимфоузлов. Причина в том, что именно лимфоузлы принимают на себя первый удар при распаде опухоли и развитии метастазов. Первые раковые клетки оседают в ближайших к опухоли лимфатических узлах, делая их твердыми, как камень. Узлы, пораженные метастазами, обычно увеличиваются только с одной стороны тела. При обнаружении у себя твердого безболезненного образования под кожей, спаянного с окружающими тканями, обратитесь к онкологу.
Немного реже встречается генерализованная или общая лимфаденопатия, когда увеличивается несколько или все группы лимфоузлов в организме. Такое бывает при:
- Кори, краснухе, аденовирусной инфекции, инфекционном мононуклеозе, ВИЧ-инфекции, гепатите В и гепатите С и некоторых других вирусных заболеваниях.
- Хламидиозе, бруцеллезе, токсоплазмозе, лептоспирозе, геморрагической лихорадке, энцефалите, боррелиозе и других бактериальных или паразитарных инфекциях. Многими из них можно заразиться за границей, при употреблении плохо обработанного мяса диких животных или если укусил клещ.
- Ревматоидном артрите, волчанке и других аутоиммунных болезных — заболеваниях, когда грубо нарушается работа иммунной системы и организм отторгает собственные клетки и ткани.
- Лейкозах и лимфомах — злокачественных заболеваниях крови и лимфатической системы. Остальные симптомы могут быть неспецифическими и проявляться незначительно: усталость, слабость, потеря аппетита и веса, быстрая утомляемость, частые простуды. В этом случае обратитесь к гематологу.
В этих случаях одновременное увеличение лимфатических узлов в разных частях тела нередко становится первым симптомом и главным критерием серьезного заболевания. Поэтому генерализованная лимфаденопатия является поводом для обязательного обращения к врачу.
Относительно безобидной причиной генерализованной лимфаденопатии иногда становится прием лекарственных препаратов (некоторых видов антибиотиков, лекарств от давления, подагры и др.). Увеличение лимфоузлов у детей может быть связано с аллергической реакцией, врожденной слабостью иммунной системы — иммунодефицитом, реакцией на прививку.
К какому врачу обратиться при лимфаденопатии?
Для диагностики и лечения лимфаденопатии вам может понадобиться помощь нескольких специалистов, найти которых легко с помощью сервиса НаПоправку:
- терапевт / педиатр (для детей);
- инфекционист — при подозрении на серьезную общую инфекцию;
- онколог — чтобы исключить злокачественное образование.
Определиться с выбором подходящего специалиста вам поможет раздел «Кто это лечит». Если есть сомнения, обратитесь к терапевту. Он проведет первичную диагностику и направит вас на консультацию к врачу нужного профиля.Стандартная диагностика лимфаденопатии складывается обычно из анализов крови, а также исследования лимфатических узлов с помощью ультразвука, МРТ или КТ. В некоторых случаях может потребоваться биопсия узла — пункция с помощью толстой иглы и забор содержимого лимфоузла на анализ.
Источник
Воспаление лимфоузлов
Что делать при воспалении лимфоузлов?
При обнаружении воспаленного лимфоузла, в первую очередь нужно обратиться за консультацией врача. Если воспалительный процесс сопровождается высокой температурой можно принять жаропонижающее, при плохом самочувствии, головокружении или головной боли нужно соблюдать постельный режим и пригласить врача на дом.
Нужно помнить, что воспаленные лимфатические узлы нельзя ни в коем случае прогревать либо накладывать на пораженную область согревающие компрессы. Для облегчения болезненности можно приложить к ним прохладный компресс. Если кожа над патологическим участком стала краснеть, появилась пульсирующая боль, это говорит о том, что начался гнойный процесс. В этом случае нужно немедленно вызывать скорую, поскольку гной может прорваться не только наружу, но и в прилегающие ткани или органы, что грозит распространением инфекции по всему организму. При гнойной форме необходимо хирургическое лечение, при котором пораженный лимфоузел вскрывается и очищается от скопившегося гноя.
Если вы обнаружили, что у вас воспаление лимфоузлов, прежде всего, нужно обратиться за консультацией к терапевту. Врач проведет визуальный осмотр, прощупает их. Если воспалительный процесс произошел на фоне простуды, врач назначит соответствующее лечение основного заболевания, поле которого лимфатические узлы должны принять обычные размеры. В случае, если установить причину не удалось, терапевт назначить дополнительное обследование, по результатам которого возможно направит к другим специалистам (эндокринологу, хирургу, онкологу).
Поскольку воспаление лимфоузлов является вторичным заболеванием, которое развивается на фоне развития основного. Лечение заключается в устранении источника инфекции, которым должен заниматься соответствующий специалист, например простуду, грипп лечит терапевт, онкологическими заболеваниями занимается онколог, венерическими болезнями — венеролог и т.д. После того, как очаг инфекции будет уничтожен, лимфатические узлы возвращаются к нормальному состоянию.
Если патологический процесс приобрел гнойную форму, необходимо срочно обращаться к хирургу.
Лечение воспаления лимфоузлов
Лечение только воспаленных лимфоузлов является в корне неправильным. Лимфатические узлы своим состоянием только указывают, что в организме есть источник инфекции, с которым организм не может справиться самостоятельно и просит таким образом помочь.
Повышение температуры, слабость, усталость, головная боль частые спутники воспалительного процесса. Но температура является показателем того, что организм ведет активную борьбу с инфекцией. Не очень хорошо, когда при воспаленных узлах невысокая температура, это указывает на ослабленный иммунитет, в этом случае может понадобиться курс антибиотиков.
Воспаление лимфоузлов сопровождается болезненностью, отечностью, поэтому практически все стремятся убрать болевые ощущения, однако главным в лечении является установление и лечение причины заболевания, т.е. источника инфекции. Нужно три раза в день принимать витамин С, который поможет иммунитету справится с болезнью.
Лекарства от воспаления лимфоузлов, в первую очередь направлены на лечение основного заболевания.
При инфекциях верхних дыхательных путей, отитах, мочеполовой системы, стрептококковых инфекциях, используются антибиотики широкого спектра действия (вильпрафен, азитромицин, бензилпенициллин и т.п.).
Камфорное масло является народным средством лечения воспаления в лимфатических узлах в подмышечных впадинах, на шее. Для лечения используют компрессы, которые прикладываются к пораженным участкам на десять минут.
Можно использовать различные противовоспалительные мази, которые на некоторое время накладываются на пораженную область. Довольно часто используется ихтиоловая мазь, которая обладает антисептическими и дезинфицирующими свойствами. Мазью можно смазывать участки кожи над пораженными лимфатическими узлами, при необходимости сверху можно наложить тонкую повязку. Также можно использовать стрептонитоловую мазь, которая имеет антибактериальное и противопротозойное действие. Мазь наносят тонким слоем на поверхность кожи и сверху накладывают стерильную повязку (1 — 2 раза в день).
Хорошее действие при острой форме лимфаденита имеют стрептоцидовая мазь, синалар К. Перед использованием любого препарата следует проконсультироваться с врачом, так как возможны побочные реакции.
Мазь Вишневского используется для снятия воспаления в лимфатических узлах достаточно давно. Данная мазь имеет очень специфический запах, но эффективность от этого не меньше. Эту мазь применяют при пролежнях, трофических язвах, ранах. Она имеет хорошие дезинфицирующие свойства, ускоряет процессы регенерации. Чтобы снять воспалительный процесс, рекомендуется прикладывать компресс на пораженный участок на ночь, также можно тонким слоем наносить мазь на воспаленный лимфатический узел.
При остром лимфадените могут быть назначены таблетки, имеющие антибактериальные и бактерицидные свойства: сифлокс, вильпрафен, суметролим, солексин-форте, стрептоцида, септрин.
Противовоспалительные средства при заболевании лимфаденитом необходимы для снятия воспаления. Лимфатические узлы реагируют на инфекцию в организме увеличением и болезненностью, затянувшееся воспаление может привести к нагноению. Поэтому при лечении основного источника болезни, необходимо одновременно снизить воспалительный процесс в самом лимфоузле. Хорошими противовоспалительными свойствами обладает Лимфо-гран, который можно использовать и взрослым, и детям.
Антибиотики при воспалении лимфоузлов
Антибиотики при лечении воспаления лимфоузлов показывают хороший результат, несмотря на негативное отношение многих к такому лечению. Употребление препаратов целесообразно на начальной стадии заболевания, чтобы не допустить тяжелого развития заболевания.
Хорошим действием обладает Амоксициллин, который относится к пенициллиновой группе. Он имеет широкий спектр действия и действует пагубно на стафилококки, стрептококки, кишечную палочку и др. патогенные бактерии.
Препарат предназначен для приема внутрь, внутривенного либо внутримышечного введения. Дозу в каждом конкретном случае врач назначает индивидуально, в зависимости от тяжести болезни. Обычно таблетки назначаются по 500 мг 3 раза в день, но при более тяжелых случаях дозу можно увеличить до 1000 мг. Для деток младше двух лет препарат выпускается в виде порошка для приготовления суспензии, дозировка в этом случае будет ¼ ч. ложки три раза в день. В возрасте от двух до пяти лет по пол чайной ложки, от 5 до 10 лет по 1 одной чайной ложке три раза в день.
Еще одним эффективным препаратом для снятия симптомов является амоксиклав, который является комбинированным антибактериальным препаратом с широким спектром действия из группы пенициллина. Выпускается в виде порошка для приготовления суспензий, таблеток, внутривенных инъекций.
Дозировка препарата индивидуальная, зависит от состояния больного, возраста, массы тела. Рекомендуется принимать Амоксиклав до еды, чтобы снизить возможные побочные эффекты. Курс лечения состоит из 5 — 14 дней, который определяется лечащим врачом. Продолжать лечение свыше двух недель без вторичного медицинского осмотра не рекомендуется.
Детям в возрасте до 12 лет препарат назначается в зависимости от массы тела, рекомендуемая доза составляет 40 мг на 1 кг массы, три раза в день.
Детям, масса тела которых больше 40 кг, препарат назначается в той же дозировке, что и взрослым: 375 мг каждый 8 часов при легкой тяжести заболевания или 625 мг каждые 12 часов при среднетяжелом состоянии. При тяжелых состояниях 625 мг каждый 8 часов либо 1000 мг каждый 12 часов. Перед приемом таблетки нужно тщательно разжевать или растворить в 100 — 150 мл воды.
Димексид представляет собой противовоспалительное средство, выпускается в форме раствора для наружного применения. Димексид улучшает обмен веществ в пораженном участке, оказывает местное обезболивающее действие, имеет противомикробные свойства. Для снижения признаков воспалительного процесса используется компресс из 30% димексида.
Ципролет — антибиотик с широким спектром действия. Он относится к таким немногочисленным препаратам, к которым у микроорганизмов крайне редко развивается устойчивость. Поэтому он часто назначается при острых инфекционно-воспалительных болезнях.
В каждом конкретном случае, учитывая состояние больного и тяжесть заболевания, назначается индивидуальная дозировка препарата. Обычно рекомендуемая доза для перорального приема составляет 0,25 мг (или 0,5 — 0, 75 мг в более тяжелых случаях) 2 -3 раза в день. Курс лечения составляет 7 — 10 дней. Таблетки лучше всего принимать натощак, запивая большим количеством воды.
Азитромицин в медицинской практике используется уже довольно долго, однако не теряет свои лидирующие позиции. Он имеет широкий спектр действия, назначается при инфекционных и воспалительных болезнях.
Перед использованием препарата рекомендуется пройти тест на восприимчивость болезнетворных бактерий на основное вещество препарата. Азитромицин необходимо принимать за один час до еды (либо через два часа после). Желательно принимать лекарство в одно и тоже время. Обычно назначается 0, 5 мг курсом три дня.
Цифран обладает противомикробным действием, основным веществом препарата является ципрофлоксацин. Препарат выпускается в виде таблеток, инъекций, капельниц. Данный препарат способен уничтожить большее количество различных патогенных микроорганизмов. Отличительной особенностью данного препарата является то, что к препарату не успевают привыкнуть микробы.
Дозировка препарата определяется в каждом конкретном случае индивидуально, все зависит от типа возбудителя, тяжести заболевания, возраста, веса и функций почек. Как правило, препарат назначается по 250 — 500 мг каждые 12 часов. Лекарство принимают натощак, не разжевывая, запивать нужно большим количеством воды.
Бисептол представляет собой комбинированный бактерицидный антибиотик, уничтожает микроорганизмы, которые вызывают болезни мочеполовой системы, легких, кишечника, ушей.
Перед началом использования препарата необходимо определить восприимчивость микроорганизмов, вызвавших заболевание к действующему веществу. В каждом конкретном случае, в зависимости от заболевания и состояния больного, дозировка определяется врачом индивидуально. Рекомендуемая доза для взрослых и детей старше 12 лет составляет 4 таблетки в сутки или 8 мерных ложек сиропа. Курс лечения составляет две недели.
[13], [14], [15]
Лечение воспаления лимфоузлов народными средствами
Лечение воспаленных лимфоузлов при помощи средств народной медицины можно в сочетании с традиционным лечением. Народные методы помогут справиться с воспалительным процессом в организме, улучшат состояние больного, поспособствуют быстрому выздоровлению.
Хорошим противовоспалительным и успокаивающим действием обладает отвар из сушеных листьев и коры лещины. Для приготовления лекарственного отвара необходимо столовую ложку смеси листьев и коры залить стаканом кипятка, дать настояться полчаса, и после этого средство нужно принимать три раза в день по ¼ стакана перед едой.
В качестве компресса можно использовать один простой народный рецепт, который поможет справиться с патологическим процессом: листья ореха, омелы, ромашки хорошо измельчить и проварить. Затем смочить в теплом отваре салфетку либо бинт (марлю) и прикладывать к воспаленным лимфоузлам на пару часов, курс необходимо проводить до полного выздоровления.
Трава эхинацеи эффективно помогает справиться с воспалением, она отличается высоким антисептическим действием на организм, способствует скорейшему выздоровлению. Наиболее простой способ лечения заключается в регулярном приеме настойки — 10 капель на полстакана воды 4 раза в день.
При лечении инфекций, которые спровоцировали увеличение лимфатических узлов, нужно, прежде всего, устранить воспалительный процесс в организме. Для этого хорошо использовать противовоспалительный сбор трав:
Трава черноголовки, льнянки, чабреца — по 1ч., душица, зверобой, медуница, корень валерианы, спорыш, аир — по 2ч., корень солодки полынь,- по 3ч., лист малины — 4ч., лист березы — 6ч.
Чтобы приготовить настой из трав, нужно залить 2 столовые ложки смеси литром кипятка и настоять ночь в термосе (или хорошо укутанной банке). На следующий день выпить весь настой, вечером заварить следующий. Лечение необходимо проводить курсом не меньше 1,5 — 2 месяцев.
Воспаление лимфоузлов хорошо убирается компрессами, которые также помогают понизить болезненность и улучшить состояние при заболевании.
Компрессы могут быть разными: с мазями, с травами, из листьев и т.п. Пользуясь компрессами нужно всегда помнить, что при лимфадените категорически запрещены прогревающие компрессы, они могут спровоцировать гнойное воспаление, которое может прорвать в прилегающие ткани.
Хорошим противовоспалительным и вытягивающим действием обладает компресс из мази Вишневского, который можно делать на ночь.
Также можно воспользоваться листьями мяты для эффективных противовоспалительных компрессов. Для этого потребуется измельчить листья мяты, чтобы растение пустило сок, затем приложить к воспаленным лимфоузлам, поверх можно замотать шарфом. Листья мяты окажут также охлаждающий эффект, что облегчит состояние больного.
Источник