Приток крови при ожоге но
Восстановление и регенерация кожи после ожога
Термические ожоги кожи сопровождаются разрушением клеточных структур и их гибелью. При этом тяжесть клинической картины зависит от высоты температуры и общей площади поражения кожных покровов. Скорость процессов регенерации после ожогов тоже зависит от степени поражения, но при правильно выбранной врачебной тактике и корректно назначенном лечении есть возможность полностью или частично восстановить функции поражённых частей тела.
Степени ожогов и поражение кожных покровов
Степень термического повреждения принято оценивать таким образом:
- первая степень — её называют эпидермальным ожогом. Проявляется покраснением кожных покровов и отёком окружающих тканей. Такая рана может зажить самопроизвольно, время регенерации составляет от 5 до 12 дней, рубцы не остаются.
- вторая степень — термический ожог захватывает более глубокий слой кожи, дерму. Несмотря на то, что речь идёт о поверхностном повреждении, при отсутствии должного лечения ожог второй степени может перейти в третью — по причине того, что в местах поражения не восстановлена микроциркуляция. Клинически он проявляется в виде пузырей, на месте которых потом появляется струп. Он может быть светло-жёлтым, коричневым или серым, в зависимости от степени некротического поражения и характера повреждения.
- третья степень. Глубокий ожог дермы с отслоением поверхностных слоёв кожи. Пузыри сливаются, на поверхности видны обрывки обожжённой кожи. Дерма обнажена, может быть мраморного, серого или багрового оттенка. В месте ожога нарастает отёк, ткани поражены до поверхностного фасциального слоя.
- четвёртая степень. Речь идёт уже о субфасциальном ожоге, когда поражаются ткани, находящиеся глубже собственных фасций. При этом в тканях быстро развиваются вторичные процессы, причиной которых является субфасциальный отёк. В тяжёлых случаях бывает сосудистый тромбоз, а если человек получил сильный электрический ожог, могут быть повреждены и внутренние органы.
Таким образом, практически любой ожог опасен и нуждается в серьёзном лечении. В зависимости от клинической картины терапию проводят дома либо в условиях стационара, с использованием комплекса эффективных препаратов.
Способы регенерации кожи после ожогов
Ожоги первой степени обычно лечат в домашних условиях. Такие симптомы как покраснение кожи, небольшой отёк и неприятные болевые ощущения можно снять дома, применяя местное лечение в виде спреев.
При ожогах второй степени обязательно использование антисептических средств, так как пузыри, образующиеся при них, склонны к нагноению и присоединению вторичной инфекции. Для того, чтобы избежать появления шрама или рубца, пациентам выписывают антисептические или антибактериальные мази. Кроме того, необходимо регулярно накладывать на место ожога асептическую повязку и ежедневно её менять. Если необходимо, можно пить обезболивающие таблетки.
Ожоги третьей степени несут угрозу не только здоровью, но и жизни человека. На месте ожога образуется чёрный или коричневый струп, а кожа полностью уничтожена. Необходима срочная госпитализация пациента с целью устранения болевого шока и инфекции раны. Госпитализация в стационар нужна и при ожогах четвёртой степени, когда в патологический процесс вовлечены мышечная и костная ткани. Противошоковая терапия в данном случае должна стоять на первом месте.
Что касается лекарственных препаратов, применяемых при лечении ожогов, их выпускают в форме:
- спреев;
- аэрозолей;
- кремов;
- мазей;
- гелей;
- лечебных и антисептических повязок.
Спреи применяют обычно при ожогах первой степени, при сильных болях, вызываемых контактом с раневой поверхностью. Распыление спрея происходит безболезненно и легко. Для лечения ожогов второй степени используют более широкий спектр препаратов.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Первая степень
Главная задача при лечении ожогов первой степени состоит в скорейшем заживлении и регенерации кожных покровов. Чаще всего речь идёт о незначительном поражении кожи, но пациенты испытывают неприятные и тянущие ощущения, иногда боль малой или средней интенсивности. Один из лучших препаратов в данном случае — спрей декспантенол. Оказываясь на поверхности кожи, он становится пантотеновой кислотой. В свою очередь, она представляет собой часть одного из кофакторов, обеспечивающих продуцирование энергии. Такая форма обеспечивает активное участие декспантенола:
- в регенеративных процессах кожи и слизистых оболочек;
- в нормализации клеточного обмена;
- в ускорении клеточного деления;
- в повышении прочности волокон коллагена.
Декспантенол является основой для подавляющего большинства противоожоговых спреев, каждый из которых имеет свою специфику.
Из них особенно популярным является немецкий препарат «Пантенол спрей». Кроме основного действующего компонента декспантенола, в его составе есть жидкий воск, минеральное масло и несколько пропеллентов в виде бутана, изобутана и пропана. Состав оптимально сбалансирован, благодаря чему каждый компонент несёт свою полезную лечебную функцию, устраняя все негативные симптомы и жалобы, предъявляемый пациентами с ожогами первой степени.
В целом, «Пантенол спрей» и другие лекарственные формы на основе декспантенола обладают следующими действиями:
- защищают клеточные мембраны от разрушения;
- снимают боли и воспаление;
- обладают антиоксидантным эффектом.
Что касается болевого синдрома, его устраняют пропелленты, охлаждая и успокаивая воспалённую и отёчную кожу.
Жидкий воск, входящий в состав «Пантенола спрей» и других подобных препаратов, способствует сохранению влаги в повреждённых участках кожи, а минеральное масло, сохраняя её эластичность, ускоряет процессы заживления. Кожа становится гладкой, а неприятное ощущение стянутости проходит. При регулярном применении спрея после заживления на месте ожога не остаётся шрамов и следов.
Перед распылением спрея нужно держать ёмкость в вертикальном положении — так, чтобы клапан был расположен кверху. Для получения пышной пены ёмкость надо энергично встряхнуть перед применением, после чего равномерно распылить лекарство по всем поражённым кожным участкам. Частота нанесения — от одного до нескольких раз ежесуточно.
Вторая степень
При лечении ожогов второй степени важна правильная и своевременная обработка волдырей, чтобы под ними как можно скорее начала образовываться новая кожа. Если лечение верное, регенеративные процессы длятся не больше одной или двух недель, после чего на месте пузыря появляется бледно-розовая, новая кожа.
При неблагоприятных обстоятельствах может присоединиться вторичная инфекция: пузыри нагнаиваются и воспаляются. Безусловно, восстановление в таких случаях проходит тяжело, мучительно и медленно, а рубцы и шрамы, к сожалению, остаются почти всегда. Для того, чтобы избежать инфицирования, рубцовых контрактур, кожной деформации и других серьёзных осложнений, важно вовремя проводить местное консервативное лечение. Именно по этой причине терапия должна носить, прежде всего, антисептический характер: подавлять развитие патогенных микробов и предотвращать появление рубцовых образований.
В первые несколько суток после ожога следует использовать антимикробные мази. Оптимальный вариант, если в их состав будет входить серебро — например, крем «Агросульфан». Его активным компонентом является сульфатиазол серебра, обладающий эффективным и широким антимикробным действием. Безусловно, при ожогах второй степени болевые ощущения, испытываемые пациентами, бывают гораздо сильнее. Одно из ценных свойств ионов серебра заключается в обезболивании: обычно боль уходит почти сразу после нанесения средства или спустя полчаса. Также сульфатизол способствует улучшению кровообращения, регенеративным процессам и предотвращает пересыхание кожи. При регулярном применении «Агросульфана» можно избежать появления рубцов и справиться с неприятными симптомами в максимально короткие сроки. К тому же, крем допускается использовать не только взрослым, но и детям начиная с трёх месяцев.
Третья степень
При ожогах третьей степени лечение проводят только в условиях стационара. К сожалению, без хирургического вмешательства не обойтись:
- проведение декомпрессионных операций или некротомии с иссечением некротизированных тканей. Показания: глубокий ожоги конечностей, тела;
- проведение некрэктомии или иссечения струпа. Сюда же включают полную или частичную ампутацию конечностей;
- проведение дерматопластики с целью компенсировать косметический дефект.
Декомпрессионные хирургические вмешательства обычно находятся на первом месте. Их проводят в экстренном порядке, ещё на стадиях ожогового шока, чтобы уменьшить тяжесть его проявления и предотвратить субфасциальные отёки, приводящие к нарушению кровотока в нервных стволах и мышцах. Некрэктомию проводят после того, как состояние пациента удаётся стабилизировать. Отмершие ткани опасны тем, что могут стать источником генерализованного сепсиса, так как в них содержится большое количество токсинов. Только после некрэктомии и её благополучного исхода врачи приступают к кожной пластике, чтобы минимализировать или устранить возникший косметический дефект.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Не забудьте подписаться на наш Яндекс.Дзен! Комментарии к статье
Источник
Как избежать осложнения ожогов. Советы врача

Любой ожог — это больно. И каждый, кто хоть раз обжигался, задается вопросами: правильно ли я лечусь, почему долго не проходит отёк и покраснение? Останутся ли рубцы?
Попробуем ответить на эти вопросы и понять, какие случаются осложнения при ожогах.
Врачи делят осложнения на первичные, вторичные и поздние.
Первичные связаны с самой ожоговой травмой, а вторичные возникают в процессе лечения чаще всего из-за инфекции. С поздними же осложнениями человек сталкивается уже после заживления ран и восстановления кожных покровов.
Первичные осложнения ожогов
При сильных ожогах — это обугливание или мумификация (сухой некроз). При сочетанной травме, когда ожог сопровождается падением с высоты или возник вследствие взрыва, могут присутствовать разрывы мягких тканей, гематомы, ушибы и сотрясения и повреждения внутренних органов.
Получив ожог, пострадавший испытывает сильную боль. Обычно болевые ощущения уменьшаются при использовании противоожоговых средств — гидрогелей, повязок и обезболивающих средств.
Отёк также является естественной реакцией на травму. Его возникновение связано с тем, что в первые же минуты в области ожога скапливается большое количество жидкости, но через 2-4 дня, как только восстановится микроциркуляция, отёчность практически полностью исчезнет.
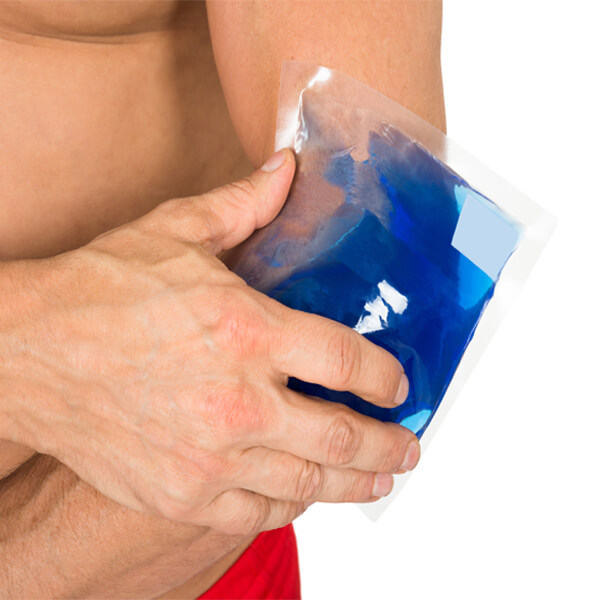
Охлаждение — важнейший помощник при ожоге
Если же боль не стихает в течение трёх и более суток, отёк сохраняется и температура тела поднимается выше 38о С, с большой уверенностью лечащий врач предположит, что в ожоговой ране начался инфекционно-воспалительный процесс.
Вторичные осложнения ожогов
Вторичные осложнения возникают у 37% ожоговых пациентов. Это может быть:
- флегмона;
- фасциит;
- абсцесс;
- гангрена;
- лимфангоит — инфекционное поражение лимфатических сосудов;
- хондроперихондрит при ожоге верхних дыхательных путей;
- остеомиелит;
- артрит;
- менингоэнцефалит;
- отит;
- плевропневмонии;
- другие грозные воспалительные процессы, вплоть до сепсиса.
При этом пути распространения инфекции довольно разнообразны. Чаще всего это лимфогенный путь: бактерии попадают в лимфоток и распространяются по окружающим тканям. Под поверхностью кожи можно рассмотреть тонкие красные полосы, напоминающие кровеносные сосуды — это обычно невидимая лимфатическая сеть.
Еще один вариант распространения бактерий — через кровь (при сепсисе). Ожоговый сепсис встречается у каждого 9-го пациента ожогового отделения. И это очень опасное осложнение!
Конечно, в случае развития инфекции, врач обязательно назначит антибиотики. Но это не означает, что можно использовать эти препараты профилактически. Бесконтрольное их применение чревато развитием ещё более тяжелых осложнений — нарушением микрофлоры кишечника и развитием дисбиоза, а за ним и подавлением общего иммунитета организма.
Существуют современные средства с бактериофагами, которые борются с микробами, не вызывая побочных реакций. Например, гель Фагодерм можно наносить как на здоровую кожу, так и на поверхность раны, если есть опасность её инфицирования.
Если поражена слизистая оболочка верхних дыхательных путей, можно применять гель Отофаг для профилактики воспалительного процесса ЛОР-органов.
При этом гели с бактериофагами являются средствами для ухода и гигиены кожи и слизистых, их можно использовать параллельно с назначением основного лечения.

Бактериофаги
Кроме вышеперечисленных осложнений, повреждение целостности кожи при ожоговой травме может осложниться таким неприятным рецидивирующим заболеванием как рожа.
Рожистое воспаление: причины, симптомы, лечение
читать
Важно запомнить, что даже при небольшом ожоге I-II степени в случае осложнений необходимо обратиться к врачу и проводить лечение под его наблюдением.
На фоне ожога, когда организм направляет все ресурсы на заживление ран, могут открыться многие «скрытые болячки». Как говорят: «где тонко, там и рвется». Нередко обостряются хронические заболевания сердца, почек, печени, ЖКТ и т.д.
Эрозивно-язвенные гастриты, дуодениты и колиты встречаются у многих пострадавших при тяжелом течении ожоговой болезни, когда человек уже находится в больнице. Связано это с поражением слизистой оболочки ЖКТ на фоне ожога. Для таких язв даже существует своё собственное название — «язвы Курлинга». Они чреваты развитием желудочно-кишечного кровотечения.
Вот почему при появлении неприятных ощущений в эпигастральной области, под ложечкой, нельзя тянуть с обращением к врачу!
Поздние осложнения ожогов
К поздним осложнениям относят изменения, которые проявляются, когда ожоговая рана уже давно зажила:
- Со стороны кожи (дерматиты, экземы, мацерация, рубцовые контрактуры, синдактилии, алопеции, трофические язвы).
- Со стороны суставов (анкилозы, тугоподвижность).
- Со стороны внутренних органов и систем (дистрофия миокарда, амилоидоз почек, хронический гепатит и др).
Рак кожи встречается крайне редко — не более чем в 0,2% случаев. Хотя именно он пугает большинство пациентов. На деле же, самое частое осложнение, которое развивается у 60,3% пострадавших, — это образование грубых рубцов, которые приводят в том числе к потере трудоспособности из-за нарушения функции суставов вследствие деформации.
В лёгких случаях рубец на коже долго остается покрасневшим, а затем может посинеть, особенно, если это ожоги на ногах. Через время могут появиться пигментные пятна в виде «леопардовой шкуры», и примерно через год зажившие участки бледнеют и впоследствии плохо загорают на солнце.
Чтобы предупредить образование рубцов, кожу после ожога следует питать гипоаллергенными кремами с витаминами, смягчающими, увлажняющими и восстанавливающими компонентами.
Средства с содержанием медицинского силикона помогают на этапе рубцевания предотвратить возникновение грубых шрамов, могут смягчить и сделать менее заметными даже старые рубцы.
На сайте интернет-магазина КАМА вы всегда можете получить бесплатную консультацию эксперта по подбору заживляющих повязок и средств для лечения ожогов.
Будьте здоровы!
Товары упомянутые в статье:
Нужно больше информации?
Задайте вопрос эксперту!
Борисов Валерий Сергеевич
Хирург-комбустиолог, кандидат медицинских наук, старший научный сотрудник.
Информация
Время чтения статьи:
5 мин
Автор:
Борисов Валерий Сергеевич. Хирург-комбустиолог, к.м.н., старший научный сотрудник
Отправить статью на почту
Успешно
Ваше сообщение успешно отправлено. Ответ поступит на указанную вами почту в течение 24 часов
На нашем веб-сайте используются файлы cookie, предназначенные для персонализации рекламы, изучения ваших предпочтений, предложения вам оптимальных пользовательских впечатлений и ведения статистики. Подробнее о том, как мы используем файлы cookie, вы можете узнать здесь: Политика в отношении файлов cookie.
Источник
Ожоги. Патогенез классификация.
ОЖОГ (combustio) — специфическое повреждение тканей и органов, вызванное воздействием термической, химической, электрической или лучевой энергии.
Этиология. По физической природе термические агенты можно разделить на твердые, жидкие и газообразные. По виду взаимодействия с тканями пострадавшего выделяют контактные поражения (при непосредственном взаимодействии с тканями пострадавшего: пламя, горячие жидкости и т. д. ) и дистантные (без непосредственного контакта: ультрафиолетовое, инфракрасное, тепловое излучение) поражения.
Патогенез местных изменений при ожогах кожи.
Температурный оптимум для активности многих биологически важных ферментов соответствует 36-37˚С, интервал температур от 37 до 41˚С для кожи является приемлемым, дальнейшее нагревание приводит к повреждению клеток. Продолжительность существования тканевой гипертермии многократно превосходит время действия самого термического агента.
При воздействии высоких температур на поверхности тела образуются ожоги различных степеней. При перегревании тканей свыше 520С коагуляционное свертывание белков невосстановимо. Последствия ожогов зависят от размеров и глубины повреждения тканей.
Различают 3 концентрические зоны поражения при глубоких ожогах в зависимости от степени нарушения кровообращения. Центральная область раны, наиболее тесно соприкасающаяся с источником тепла, носит название зоны коагуляции. Вокруг нее располагается зона паранекроза, названная Jackson D (1953) зоной стаза (ишемическая средняя зона) и эритемная периферическая зона. При микроскопии визуализируется сосудистый тромбоз в средней и периферической зонах.
Интенсивность нагревания тканей (глубина поражения) зависит от физических характеристик термического агента (низкотемпературные, высокотемпературные), способа теплопередачи (проведение, конвекция, испарение), теплозащитных свойств одежды. Объем поражения кожи зависит не только от фактической температуры, но и от времени ее воздействия, которое удлиняется за счет того, что кожа обладает достаточно высокой теплоемкостью и теплопроводностью. Степень тканевой гипертермии прямо пропорциональна продолжительности нагревания. Краткосрочное воздействие даже очень высоких температур может не приводить к развитию ожогов. Чем выше степень перегрева тканей, тем быстрее происходит гибель клеток.
Классификация. В настоящее время в нашей стране используется классификация, принятая на XXVII Всесоюзном съезде хирургов. Выделяют следующие степени поражения (рис. 20. 1):
1 степень — поверхностный эпидермальный ожог
2 степень — ожог верхнего слоя кожи
3 степень — коагуляция и некроз всего сосочкового слоя или более глубоких слоев кожи.
3А степень — некроз эпителия распространяется на глубину эпителиального слоя до герминативного, но захватывает последний не полностью, а лишь на верхушках сосочков, сохраняются придатки кожи.
3Б степень — некроз распространяется на глубину всего эпителиального слоя и дермы.
4 степень — поражение глубжележащих тканей (подкожной клетчатки, фасций, мышц, сухожилий и костей).
За рубежом широко распространена классификация, выделяющая четыре степени поражения:
— первая степень — соответствует первой степени отечественной классификации;
— вторая поверхностная степень — соответствует II степени отечественной классификации;
— вторая глубокая степень — соответствует IIIа степени;
— третья степень — соответствует IIIб степени;
— четвертая степень — соответствует IV степени.
Клиническая картина.
Для ожоговых повреждений в зависимости от глубины (степени поражения) характерна различные местные клинические проявления (табл. 20. 1).
Ожог 1 степени характеризуются разлитой краснотой, отечностью и выраженной болезненностью кожи, местным повышением ее температуры. Термический агент за счет раздражения сосудистых нервов вызывает интенсивное расширение сосудов. Через несколько дней все проявления проходят, оставляя коричневую пигментацию кожи. Типичным примером ожога 1 степени является ожог солнечными лучами.
При ожоге 2 степени на различной глубине в толще эпидермального слоя образуются пузыри, наполненные прозрачной серозной жидкостью. Содержимым таких пузырей является бесклеточная серозная жидкость с высоким содержанием в ней белков. Заживление происходит за счет регенерации эпителия.
При ожоге 3а степени кожа местами покрыта пузырями, пятнистая, пятна бледного или темного оттенка, иногда даже черные. Нежизнеспособные ткани образуют струп, который отторгается от живых тканей с образованием демаркационной линии. Если в зоне ожога явно выражен отек, то можно рассчитывать на островковую эпителизацию и заживление без пересадки кожи. На месте ожога остаются нежные рубцы.
При ожогах 3б степени кожа поражается на всю толщину с вовлечением поверхностных слоев подкожной клетчатки. Кожа бледно-серого цвета, пятниста, чувствительность ее снижена или отсутствует. При заживлении на месте поражения образуются грубые рубцы.
Для ожогов 4 степени характерно глубокое поражение тканей, нередко их обугливание. Ткани превращаются в почерневшие ломкие массы. Самостоятельное заживление этих ожогов невозможно.
Тяжесть общего состояния больных главным образом зависит от площади обожженной поверхности и степени ожога, выраженность которых в конечном итоге и определяют прогноз заболевания. В первые дни тяжесть течения зависит в основном от площади обожженной поверхности. Глубина поражения сказывается главным образом на дальнейшем течении болезни.
Диагностика
При диагностике глубины поражения необходимо учитывать комплекс данных полученных при сборе анамнеза, осмотре пострадавшего и при проведении диагностических проб.
Анамнез позволяет установить вид и продолжительность воздействия повреждающего агента, факторы изменяющие интенсивность теплового воздействия, наличие сопутствующей патологии.
При осмотре оценивается изменение цвета эпидермиса и дермы, наличие и распространенность отека, наличие пузырей и характер их содержимого, наличие признаков нарушения кровообращения, наличие некроза тканей и его вид.
При физикальном обследование определяется состояние болевой чувствительности: уколы иглой, эпиляционный тест (выдергивание волосков), тесты с красителями.
Определение площади ожога.
Одной из важных составляющих диагноза при термической травме является определение площади поражения. Наиболее удобным является определение площади пораженной поверхности по Уоллесу (A. Wallace 1951г. ) — «правило девяток»: голова и шея — 9%, рука — 9%, нога — 18%, туловище сзади и спереди по 18%, промежность, гениталии — 1% (рис 20. 2).
Другим распространенным способом является «правило ладони». Согласно исследованиям J. Grazer (1997г. ) площадь ладони взрослого человека составляет 0, 78% от общей площади поверхности тела.
Местное лечение ожогов.
В качестве первой помощи при ожогах необходимо немедленно прекратить воздействие поражающего фактора, обеспечить доступ свежего воздуха охладить обожженные участки тела (холодная проточная вода, криопакеты «Comprigel» «Articare» и т. д. ), при обширных повреждениях ввести обезболивающие препараты (анальгин, морфин, омнопон, промедол, морадол), наложить на пораженные поверхности стерильные повязки. Следует отметить, что ключевым моментом оказания первой помощи является быстрое проведение охлаждения обожженной поверхности, правильное проведение которой снижает глубину (степень) ожога на единицу. Адекватно проведенная первая помощь на месте происшествия позволяет снизить риск ожоговой болезни и уменьшить количество осложнений.
Поверхностные ожоги не большой площади адекватно лечатся амбулаторно, поскольку в большинстве случаев, не требуют хирургического лечения. Местно применяются различные мазевые повязки, которые обладают местно охлаждающим действием, защищают раневую поверхность, стимулируют заживление, препятствуют присоединению вторичной инфекции. Наиболее часто используются мази-спреи «Олазоль», «Пантенол».
В последние годы при лечении пограничных ожогов IIIA степени и глубоких ожогов IIIБ-IV степени широко используются различные раневые покрытия, в течение многих лет успешно используется перфорированная свиная кожа — ксенокожа. Последняя помещается на ожоговые раны, обеспечивая их покой и защиту от инфекции, не препятствуя очищению ран и одновременному применению для местного лечения других препаратов.
В настоящее время существует два основных пути подготовки глубоких ожоговых ран к аутодермопластике (табл. 20. 3. ): химическая некрэктомия с отсроченной аутодермопластикой и хирургическая некрэктомия с одномоментной или отсроченной аутодермопластикой. Тактика местного лечения с использованием химической некрэктомии вполне оправдана при обширных глубоких ожогах более 40 % поверхности тела при условии крайне тяжелого общего состояния больных. Особенно при лечении больных пожилого и старческого возраста, у которых тяжелая сопутствующая патология делает оперативные вмешательства в ранние сроки невозможными.
В этих случаях с первых суток после травмы местное лечение должно быть направлено на быстрое формирование сухого ожогового струпа, профилактику инфицирования и углубления ожоговых ран. С этой целью применяют ватно-марлевые повязки с мазями на водорастворимой основе. Это способствует уменьшению потери жидкости с ожоговой поверхности, согреванию больного, формированию сухого струпа, не требует ежедневных перевязок.
В последующие дни формирование сухого ожогового струпа достигается применением влажно-высыхающих повязок. Оптимальными препаратами в этот период также являются 1 % растворы йодопирона или йодовидона, обеспечивающие высушивание струпа и обладающие широким спектром антимикробного и противогрибкового действия. Возможно также использование ватно-марлевых повязок с мазями на водорастворимой основе. Применение мази на жировой основе противопоказано.
Значительно ускоряет формирование сухого струпа лечение больного в условиях абактериальной среды. В этом случае используется открытый метод лечения с обработкой ожоговых ран два-три раза в день 1 % раствором йодопирона, йодовидона или препаратом «Наксол» и применением абактериальных изоляторов или кровати «Клинитрон». Способствует высушиванию струпа инфракрасное облучение ран. Образование сухого струпа уменьшает потери белка с ожоговой поверхности, способствует уменьшению интоксикации, улучшению общего состояния больного.
При глубоких циркулярных ожогах конечностей, когда высок риск сдавления и ишемии глубжележащих тканей формирующимся ожоговым струпом при циркулярных ожогах грудной клетки, ограничивающих еe экскурсию, в ближайшие дни после травмы показано выполнение некротомии.
После образования сухого «мумифицированного» струпа производится химическая некрэктомия с использованием 40 % салициловой мази. Толщина слоя мази должна составлять 1-2 мм. Одновременно применяется не более 200 граммов мази в связи с опасностью отравления салицилатами, уровень которых в крови может превысить допустимую норму. Через 48 часов ожоговый струп бескровно отделяется от подлежащих тканей. С учетом указанного обстоятельства химическую некрэктомию одномоментно можно осуществить на площади до 10-15% поверхности тела.
После очищения ожоговой поверхности от некроза для подготовки раны к аутодермопластике целесообразно применение мазей на водорастворимой основе, содержащих антибактериальные препараты, возможно и чередование с антисептическими растворами. Положительное влияние на раневой процесс оказывают ультрафиолетовое облучение, монохроматический красный свет лазера, низкочастотный ультразвук.
Если площадь глубоких ожогов пострадавших превышает 10-15 % поверхности тела целесообразно в это же время выполнить следующую, этапную химическую некрэктомию и подготовить гранулирующие раны к одномоментной аутодермопластике на площади до 20 % поверхности тела. Выполнение такой операции возможно только с использованием расщепленного перфорированного сетчатого кожного аутолоскута, позволяющего увеличить площадь трансплантата в соотношении 1: 2, 1: 4, 1: 6 и более.
В последние годы все большее число сторонников находит метод хирургического иссечения некротических тканей. Ведущим методом лечения является ранняя хирургическая некрэктомия ожоговых ран — радикальное иссечение всех пораженных тканей до развития воспаления и инфицирования с последующей одномоментной аутодерматопластикой кожных дефектов. Операция выполняется до 5-7 суток с момента травмы непосредственно по выведению больного из шока.
В структуре хирургических методов лечения так же применяются: раннее хирургическое очищение ожоговых ран — заведомо нерадикальное иссечение основного массива некроза с целью уменьшения интоксикации, отсроченная хирургическая некрэктомия — радикальное иссечение всех пораженных тканей при развившемся воспалении и инфицировании (выполняется на 5-14 сутки с момента травмы), поздняя хирургическая обработка раны (в т. ч. хирургическая обработка гранулирующей раны), ампутации и дезартикуляции конечностей и их сегментов.
При ожогах III степени хирургическая некрэктомия производится тангенциально (послойно) специальным инструментом (дерматом, нож Гамби) до появления мелкоточечного кровотечения из непораженного ожогом слоя кожи. При ожогах IV степени хирургическаяи некрэктомия выполняется чаще до фасции скальпелем или электроножом с последующим тщательным гемостазом. Ранняя хирургическая некрэктомия (тангенциальная или фасциальная) с одномоментной аутодермопластикой позволяет при глубоких ожогах IIIБ-IV степени восстановить целостность кожных покровов уже через 3-4 недели после травмы на площади до 20 % поверхности тела.
Следует отметить, что использование современных принципов и методов лечения тяжелой ожоговой травмы, включающих раннюю хирургическую некрэктомию с одновременной последующей аутодерматопластикой (непосредственно после выведения больного из состояния шока), позволяет у большинства пациентов избежать развития всех дальнейших периодов ожоговой болезни, либо уменьшить тяжесть ее проявлений и последствий.
В настоящее время разработан и применяется новый метод активного хирургического лечения обожженных с использованием культивированных аллофибробластов. Суть метода заключается в применении для пластического закрытия ожоговых ран искусственно выращенных в лабораторных условиях аллофибробластов — клеток соединительной ткани, определяющих активность процессов регенерации, в т. ч. эпителизации. Они могут быть получены из кожи донора или трупного материала, при культивировании неприхотливы и полностью утрачивают антигенспецифичность.
Метод предусматривает трансплантацию культивированных фибробластов на обширные ожоговые раны IIIA степени, донорские раны в т. ч. длительно не заживающие, или комбинированную аутодермопластику с использованием культуры фибробластов и сетчатых кожных аутолоскутов, перфорированных в соотношении 1: 6 и 1: 8 при глубоких ожогах IIIБ-IV степени. Операции предшествует выполнение химической или хирургической некрэктомии.
Опыт хирургического лечения больных с обширными ожогами показал, что при пограничных ожогах IIIA степени заживление ран происходит в среднем на 8-е сутки после трансплантации культивированных фибробластов.
Источник: Н.А.Кузнецов в соавт. Основы клинической хирургии. Практическое руководство. Издание 2-е, переработанное и дополненное. — М.:ГЭОТАР-Медиа, 2009.
Статья добавлена 6 июня 2016 г.
Источник